Kvinnelig reproduksjonsorgan
Synonymer
Skede
engl.: vagina
definisjon
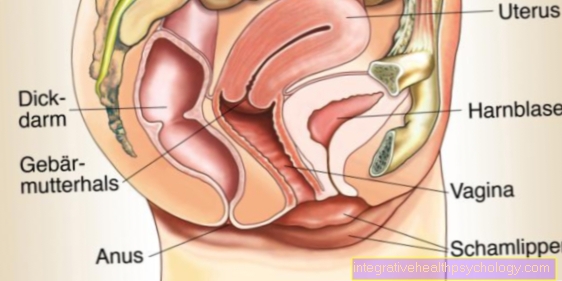
Skjeden eller skjeden er et av de kvinnelige kjønnsorganene og er et tynnvegget, omtrent 6 til 10 cm langt, strekkbart rør laget av bindevev og muskler. Den såkalte portio, enden på livmorhalsen (Livmorhalsen); munnen er i skjede vestibulen (Vestibulum vaginae, vestibyle = Atrium).
anatomi
Skjeden strekker seg fra livmorhalsen (Livmorhals, Livmorhalsen = Hals, livmor = livmor) til Ostium vaginae (Ostium = Munn), som strekker seg inn i skjede vestibulen (Vestibulum vaginae, vestibule = Atrium).
Den delen av skjeden nær Livmorhalsen danner skjedehvelvet (Fornix vaginae) med front-, bak- og sidedeler. Den bakre plukker opp den ejakulerte sædcellen under samleie, og det er derfor den også er kjent som "sædbeholderen".
Som Vaginal introitus (Introitus = Inngang) er navnet på vaginalinngangen og finnes ved ostium. Dette lukkes av hymen (Hymen = bryllupsgud) eller restene av hymen (Carunculae hymenales).
Veggene i skjeden har forskjellige lengder, fronten er omtrent 2 cm kortere enn baksiden, og er vanligvis rett oppå hverandre, slik at et H-formet tverrsnitt skapes. Dette er lengst ved skjedehvelvet og smalest i nedre tredjedel av skjeden under bekkenbunnsmusklene (Levator gap).
Når det gjelder den anatomiske posisjonen, er urinblæren og urinrøret funnet foran på skjeden og endetarmen på ryggen (rektum) og analkanalen.
Skjeden er forbundet med disse omkringliggende strukturene ved hjelp av bindevevssepta. Mellom blære og skjede er dette kjent som Vesicovaginal septum (Vesica = Urinblære), mellom urinrøret og skjeden som septum urethrovaginale (urinrøret = urinrøret). Rektovaginal septum er plassert på baksiden av skjeden til endetarmen (rektum).
Innsiden av skjeden har flere langsgående og tverrgående bretter, de langsgående brettene (Columnae rugarum; columna = Latinsk kolonnelignende organ, ruga = Latinsk hudfold) heves av venøs pleksus under. En spesielt fremtredende langstrakt fold (Carina urethralis; carina = Spur, urinrør = Urinrør), derimot, dannes av urinrøret som ligger bak den. Tverrfoldene i skjeden (Rugae vaginales; ruga = Latinsk hudfold) forsvinner i sin tur vanligvis etter kvinnens første fødsel.
Skjeden tilføres blod gjennom flere arterier, nemlig gjennom grener av Uterin arterie (Arterie of the uterus) og arteria pudenda interna, derimot via arteria vesicalis inferior (arterie i urinblæren). Det venøse blodet i skjeden dreneres gjennom en plexus av vener, den Vaginal venøs pleksus, inn i de store venøse karene (Interne iliac vener).
Ansvarlig for nervetilførselen til skjeden er på den ene siden en autonom nervepleksus, uterovaginal pleksus, og på den annen side en uavhengig nerve, Pudendal nerve.
Skjeden er også koblet til lymfesystemet. Lymfedreneringen går gjennom flere lymfeknuter (Nodi lymfatisk), nemlig de indre bekkenlymfeknuter (Nodi lymphatici iliaci interni) så vel som de overflatiske lymfeknuter i lysken (Nodi lymphatici inguinales superficiales).
Histologi / vev
Vevet i slimhinnen i skjeden er delt inn i flere lag fra innsiden og ut:
- Slimhinne = flerlags, ukornet plateepitel og bindevev lamina propria, uten kjertler
- Muscularis = glatte muskler, elastiske fibre, bindevev
- Adventitia / paracolpium = bindevev; Forankring i området
Slemhinnen i skjeden er i sin tur delt inn i flere lag, nemlig i flerlags, ikke-kornet plateepitel og et bindevev lamina propria (lamina = plate).
Det skvamøse epitelet i skjeden består av følgende 4 lag:
- Stratum basale (stratum = cover): Basalceller, ansvarlig for multiplikasjon av celler
- Stratum parabasale / Straum spinosum profundum: Parabasale celler, begynnende differensiering av cellene
- Stratum intermedium / Stratum spinosum superficiale: Mellomceller med mye glykogen
- Stratum superficiale: Overfladiske celler med mye glykogen
- Langerhans-celler: celler i immunforsvaret, i mellom
Dette epitelet er underlagt endringer som er forårsaket av hormoner avhengig av kvinnesyklusen:
- Før eggløsning eller pre-eggløsning er alle lag sterkt utviklet av østrogen.
- Etter eggløsning eller post-eggløsning brytes det overfladiske sjiktet ned, og frigjør glykogenet som finnes i cellene.
Slimhinnen i skjeden holdes fuktig på to måter: på den ene siden fukter livmorhalsslimet den, og på den andre siden transudatet, som presses ut av venøs pleksus i skjeden. Mengden er 2 til 5 ml på dagen, med seksuell opphisselse opp til 15 ml kan dannes.
Skjeden er også kolonisert av bakterier, noe som skaper vaginalfloraen. Type og antall organismer som legger seg i skjeden, avhenger av glykogeninnholdet og dermed hormonnivået, siden hormonene regulerer frigjøring av glykogen fra de overfladiske cellene i kvinnesyklusen og under kjønnsmodning. Frem til puberteten dominerer stafylokokker og streptokokker, og skjeden er i et alkalisk miljø.
Dette endres imidlertid med pubertetsutbruddet og varer til overgangsalderen. Nå finnes hovedsakelig melkesyrebakterier (laktobaciller) i skjeden, som bryter ned det frigitte glykogenet til melkesyre (laktat), noe som gjør det vaginale miljøet surt (pH 3,8 til 4,5).
I tillegg til de nevnte bakteriene, kan andre også forekomme.
funksjon
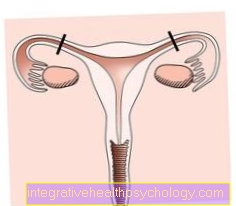
Skjeden i seg selv har flere funksjoner. På den ene siden tjener den til å utlede Livmorhalssekreter så vel som menstruasjonsblodet (se også menstruasjonsblødning, derimot er det til en viss grad reproduksjonsorganet under samleie (Kopulatorisk organ), i løpet av hvilken tid den utvides på grunn av sin elastisitet.
Skjeden fungerer også som den siste delen av fødselskanalen når den føder et barn. Også her spiller vaginal elastisitet en avgjørende rolle, da den muliggjør tilpasning til babyens hodeomkrets.
Vaginalfloraen oppfyller også en viktig funksjon ved at den på den ene siden dreper patogene bakterier i skjeden gjennom det sure miljøet, og på den annen side beskytter den koloniseringen av skjeden med ikke-sykdomsfremkallende bakterier som en "plassholder" fra infeksjoner med patogene bakterier. Dette skal forstås på en slik måte at det ikke er noe bosettingsområde for de patogene patogenene, da dette allerede er okkupert av de ikke-patogene organismer.
På denne måten gir floraen i skjeden også beskyttelse mot stigende sykdommer i høyere organer som livmoren eller eggstokkene (kimstigning).
Undersøkelser
Det er forskjellige med hensyn til skjeden og dens omkringliggende strukturer Undersøkelsesmetoder: Den manuelle vaginalundersøkelsen inkludert kolposkopi og smøre, en undersøkelse av Douglas-rom eller en vaginoskopi.
Vaginoskopi er en inspeksjon av skjeden ved hjelp av et endoskop, som er et optisk instrument ("Lys slange") Med et tilkoblet kamera som muliggjør" speiling "av hule organer. Denne prosedyren brukes enten hos barn eller hos kvinner med en veldig smal vaginal inngang (Introitus) eller intakte hymen. Samlet sett brukes imidlertid denne undersøkelsesmetoden sjelden.
I motsetning til dette er vaginalundersøkelsen, som for eksempel utføres av gynekologen (gynekolog) utføres som en del av kreftscreening. Her følger gynekologen mer eller mindre et fast opplegg; i begynnelsen er det den eksterne vurderingen (undersøkelse) kjønnshår, hud, Vulva, klitoris, kjønnslepp (Kjønnslepp) samt vaginal inngang (Introitus) og urinrørsutløpet (Ostium urinrør). Videre bør pasienten trykke en gang under legens syn for å sjekke om urin lekker (inn Stressinkontinens) eller livmor (livmor) kommer frem i lyset (kl Descensus eller Forfall).
Denne inspeksjonen etterfølges av en undersøkelse av skjeden ved hjelp av spesielle instrumenter - specula. Dette gjør at indre kjønnslepper skyves forsiktig til side for å tillate en vurdering av skjedeveggen og portio. Det hele kan gjøres som en enkel kolposkopi; skjeden blir sett gjennom et mikroskop (Colposcope) sett med 6 til 40 ganger forstørrelse. Denne metoden kalles utvidet kolposkopi hvis eddiksyre eller en bestemt løsning (LugolLøsning) blir lagt på portio for å undersøke cellene for endringer.
I tillegg kan gynekologen bruke en slikkepott og en børste til å ta en vattpinne fra portio og livmorhalskanalen cytologisk undersøkelse å koble. Dette er også kjent som et PAP-utstryk, som brukes til tidlig påvisning av kreft i livmorhalsen (hvor også Polypper kan ha skjedd som et innledende stadium) (livmorhalskreft).
Et patogenutstryk kan også tas om nødvendig og hvis det er klinisk mistanke.
På slutten er det bimanual vaginal palpasjonsundersøkelseGynekologen setter vanligvis to fingre på den ene hånden inn i skjeden for å kontrollere posisjonen, formen, størrelsen og konsistensen av skjeden, portio, livmor, eggstokker og omkringliggende strukturer. Med den andre hånden føler han seg mot det fra underlivet. Om nødvendig følges dette av en rektal undersøkelse.
Videre er det mulig å vurdere det dypeste fremspringet av bukhinnen, Douglas-rommet, via skjeden. Legen kan bruke dette rommet gjennom baksiden av skjedehvelvet (Fornix) palpering og, om nødvendig, punktering også.
Skjedeutstrykningen viser forskjellige funn avhengig av tidspunktet for kvinnesyklusen:
- I spredningsfasen / pre-ovulatorisk = mange parabasale celler
- På tidspunktet for eggløsning = mange overfladiske celler
- I sekresjonsfasen / postovulatorisk = mange mellomceller
- Hos barn og postmenopausale = mange parabasale celler
Sykdommer / anomalier
Skjeden kan påvirkes av forskjellige sykdommer. Disse inkluderer betennelse, skader, kreftdannelse (Vaginal svulst) samt en senking (Descensus) eller en hendelse (Forfall) skjeden.
Betennelse i skjeden er kjent som vaginitt eller kolpitt; det er forårsaket av bakterier, virus eller sopp. Typiske symptomer er utflod, kløe og brennende smerte. Smerter ved vannlating eller samleie er også karakteristiske symptomer.
Vaginal sopp

Vaginal sopp, også kjent som vaginal mycosis, er en av de vanligste gynekologiske sykdommene. De vanligste patogenene er Candida, en spesiell gjærsopp. Candida-arter er en del av den normale floraen og forekommer også hos friske mennesker. På grunn av ubalanse i vaginalfloraen, immunsystemets svakheter, hormoner eller en endring i pH-verdien, kan disse soppene formere seg og forårsake symptomer. Personer som er immunkompromitterte eller svekkede, slik som cellegiftpasienter, diabetikere og gravide, er spesielt utsatt. Overdreven personlig hygiene, spesielt intim hygiene og stress, kan også fremme utviklingen av vaginal sopp. Vanligvis rapporterer folk kløe rundt kjønnsorganene og hvit utflod. Hudendringer og ubehag ved vannlating kan også forekomme. Å bekjempe vaginal mykose; Det anbefales å ta egnede antimykotika i form av tabletter eller salver. For å unngå spredning av sykdommen og en reinfeksjon, er det tilrådelig å også behandle seksuell partner. For å forhindre ytterligere soppinfeksjon, bør overdreven intim hygiene og undertøy som ikke pustes (for eksempel laget av syntetiske fibre) unngås.
Les mer om dette under Vaginal sopp.
Vaginal tørrhet
Vaginal tørrhet oppstår når skjeden ikke produserer nok fuktighet. Vanligvis produseres mellom to og fem gram utslipp per dag. Denne utfloden tar på seg forskjellige funksjoner, inkludert en beskyttende funksjon og friksjonsbeskyttelse under samleie. Hvis utslippet ikke lenger er tilstrekkelig og skjeden er tørr, kan forskjellige symptomer som kløe, smerte og svie oppstå. Vaginal tørrhet gjør deg også mer utsatt for ulike bakterie- og soppinfeksjoner. Vaginal tørrhet kan være forårsaket av hormoner og påvirker spesielt kvinner som går gjennom overgangsalderen.
Les mer om dette under Vaginal tørrhet.
Graviditeter og forskjellige medisiner kan også ha innflytelse på hormonene og dermed på utflod. Siden utskillelsen av væsken avhenger av blodstrømmen i skjeden, kan nerve- og karsykdommer forårsake tørrhet i skjeden. Kvinner som lider av multippel sklerose, diabetes mellitus eller høyt blodtrykk er spesielt berørt. Overdreven alkohol- og nikotininntak har også en negativ effekt på blodårene og kan også påvirke utflod. Vaginal tørrhet kan også forekomme som et resultat av cellegift eller (anti) hormonbehandling. Mentalt stress som stress eller angst samt overdreven intim hygiene kan også forårsake tørrhet i skjeden. Hvis det er mistanke om vaginal tørrhet, bør en gynekolog besøkes. Det er viktig å bestemme årsaken for å kunne starte tilstrekkelig behandling.
Kløe i skjeden
En kløende skjede er ofte en indikasjon på bakterie- eller parasittinfeksjon. Infeksjoner av herpes simplex-virus fører til kjønnsherpes, som er preget av brennende og kløende blemmer i kjønnsområdet. En infeksjon med klamydia kan også føre til kløe, selv om klamydiainfeksjoner vanligvis er asymptomatiske. Parasittinfeksjon fører ofte til betennelse, som er ledsaget av kløe. Kløe kan også fremstå som en bivirkning av eksem. Soppinfeksjoner eller hormonelle lidelser samt tørrhet i skjeden kan også forårsake kløe. Urinveisinfeksjoner kan også forårsake lignende symptomer. Lichen sclerosus et atrophicus vulvae forekommer for det meste etter overgangsalderen og er preget av degenerasjon av huden og uttalt kløe. Denne tilstanden kan føre til kreft. Det er generelt viktig å oppsøke lege for å finne ut den nøyaktige årsaken til kløen og starte passende behandling. Årsaken til langvarig kløe bør alltid avklares, da det også kan være en ondartet sykdom.
Les mer om emnet på: Kløe i skjeden
Vaginal betennelse
Betennelse i slimhinnen i skjeden kalles også vaginitt. Man snakker om vulvovaginitt fra øyeblikket kjønnsleppene blir trukket i synd. Betennelse i skjeden er i de fleste tilfeller et resultat av en infeksjon av bakterier eller parasitter. Mulige patogener er anaerober som fører til vaginose, sopp som Candida-arten som fører til vaginal trøske, eller betennelse forårsaket av seksuelt overførbare patogener som trichomonads. Betennelse kan også forekomme som et resultat av en allergi eller som en reaksjon på et fremmedlegeme, men dette er mindre vanlig enn infeksjon. Kvinner som har vaginale infeksjoner har ofte rødhet i skjeden, kjønnsleppene og muligens perineum. Andre symptomer inkluderer en ubehagelig intim lukt, økt utflod og smerter ved vannlating eller under samleie. Hvis det er mistanke om vaginal infeksjon, bør gynekolog besøkes. Etter en detaljert avhør og undersøkelse kan den aktuelle behandlingen startes. Terapien avhenger av opprinnelsen til betennelsen, patogenet og patogenens motstand.For bakterielle infeksjoner bør antibiotika foreskrives, for soppinfeksjoner skal soppdrepende medisiner foreskrives.
Les mer om emnet nedenfor Vaginal betennelse.
Vaginal kreft

Vaginal kreft er en sjelden ondartet form av kvinnelig kjønnsorgan. Opprinnelsen til denne degenerasjonen er ikke klar, men det antas at tilbakevendende irritasjon, stråling og langvarig bruk av IUD (intrauterin enhet) favoriserer utviklingen av vaginal kreft. I de fleste tilfeller er det imidlertid mer sannsynlig at de er svulster i de omkringliggende organene som sprer seg i skjeden. Vaginal kreft er hovedsakelig plateepitelkarsinom og har en tendens til å krysse grensene for organene. For eksempel påvirkes også endetarmen eller urinblæren. Mange kvinner klager over blødning etter samleie og herding av slimhinnen. I tillegg blir vaginalvæsken rød. Hvis svulsten påvirker eller fortrenger endetarmen og urinblæren, kan det også forårsake ubehag ved vannlating og avføring. Avhengig av hvor svulsten er og hvor stor den er, kommer forskjellige terapeutiske tilnærminger i tvil. For å lykkes med å fjerne svulsten, må skjeden ofte fjernes og muligens også livmoren. Hvis svulsten er for stor, kan lokal stråling utføres for å redusere svulstmassen. Tilbakefall er vanlige til tross for vellykket terapi.
Les mer om emnet på: Vaginal kreft
Utslipp fra skjeden
Sekresjonen av vaginal væske kan økes av forskjellige årsaker. Under seksuell opphisselse produseres mer væske for å muliggjøre jevn samleie. Infeksjoner fra bakterier, sopp eller andre patogener kan også føre til økt utslipp. Hormonelle lidelser (mangel på østrogen og overflødig østrogen eller gestagen), som under graviditet eller i overgangsalderen, påvirker også utskillelsen av vaginal væske. I tillegg er det oppførsel som overdreven intim hygiene eller ikke-tilpassede dusjer som fører til en pH-endring. Før du starter behandlingen er det viktig å finne utløseren. Økt sekresjon kan bare behandles vellykket hvis behandlingen er passende og målrettet. Viktige differensieringskriterier er for eksempel mengden, fargen og konsistensen av utslippet, om det er kløe eller om visse medisiner (prevensjonsmidler, hormoner) tas. En vevsprøve bør også tas for å utelukke kreft.
Hovent skjede - hva ligger bak?
Vaginal hevelse kan ha en rekke årsaker. For eksempel kan en hovent skjede skyldes en opphopning av blod: Blod akkumuleres i kjønnsleppene og får dem til å se større ut. Denne akkumuleringen er normal i sammenheng med seksuell opphisselse. Enhver hevelse som vedvarer etter samleie kan indikere irritasjon av slimhinnen eller kjønnsleppene. Geler, seksuelle leker og kjønnshår kan alle forårsake irritasjon. Hvis hevelsen ikke vises umiddelbart etter samleie og også er smertefull, indikerer dette en infeksjon. Ulike patogener kan få skjeden til å hovne opp, spesielt seksuelt overførbare patogener. For eksempel kan infeksjon med Treponema pallidum-bakterien føre til syfilis (også kjent som syfilis). De første symptomene er smertefritt sår i kjønnsområdet og hevelse i nærliggende lymfeknuter. Kjønnsherpes kan også føre til hevelse og kløende blemmer på kjønnsorganene. Infeksjon av parasitten Trichomonas vaginalis kan også føre til betennelse (trichomoniasis). Denne betennelsen ledsages ofte av rødhet og hevelse i skjeden. Hvis hevelsen føles klumpete eller hard, kan det være en indikasjon på en ondartet vaginal sykdom.
Et annet typisk klinisk bilde som kan forårsake hevelse i skjeden er såkalt bartholinitt. Dette er en betennelse og tilstopping av Bartholin-kjertlene i skjedeveggen. Denne betennelsen kan forårsake stor hevelse med alvorlig smerte.
Les mer om emnet nedenfor Bartholinitt.
Vaginal tåre
Et brudd i skjeden kalles en vaginal tåre. Denne skaden kan ha forskjellige årsaker. Den vanligste årsaken er fødselstraumer under naturlig fødsel. Bruk av sugekopp eller tang kan skade skjeden og føre til at den rives. Selv om hodet på barnet er for stort sammenlignet med fødselskanalen, kan det sprekke. Vaginalbrudd kan også skyldes seksuelt traume, som voldtekt eller innføring av et fremmedlegeme i skjeden. En ødelagt skjede er vanligvis smertefull, selv om smertens intensitet varierer fra kvinne til kvinne. Tåre oppstår vanligvis på langs og kan føre til blødning. Vaginaltårer er vanligere hos kvinner med svak livmorhals (cervikal insuffisiens) under graviditet eller med en tåre i perineum. Tidligere vaginale skader etterlater også arr og fører til ustabilitet og sårbarhet i vevet. I alvorlige tilfeller kan forbindelsen mellom livmor og skjede rives helt av (såkalt colporrhexis). Den valgte behandlingen for en revet skjede er kirurgisk sutur.
Mer informasjon om dette emnet finner du på: Vaginal tåre - kan det forhindres?
Vaginal krampe
Vaginismus er begrepet som brukes til å beskrive ukontrollert kramper i bekkenbunnsmusklene som fører til at skjeden blir blokkert. Den krampaktig lukkingen av skjeden gjør det vanskelig eller til og med forhindrer penetrasjon i skjeden. Av denne grunn er et sexliv sterkt begrenset av vaginale kramper. Bruk av tamponger eller gynekologiske undersøkelser er også spesielt vanskelig i hverdagen. Vaginale spasmer er delt inn i primær og sekundær vaginisme. Primær vaginismus er medfødt og for det meste komplett, dvs. spasmer forhindrer inntrengning i skjeden. Sekundær vaginismus utvikler seg i løpet av livet og er ofte ufullstendig. Sekundær vaginismus påvirker stort sett bare samleie og gjør sexlivet veldig vanskelig. Vaginale kramper er alltid psykologiske og forekommer ofte som en reaksjon på traumer (voldtekt, smertefull fødsel). Valget av terapi er psykoterapi eller atferdsbehandling av en psykolog for å håndtere det underliggende problemet. Strekking kan også bidra til å redusere alvorlighetsgraden av kramper.
Les mer om dette emnet på: Vaginal krampe.
Skader i skjeden
Skader på skjeden kan forekomme på en rekke forskjellige måter. Eksempler inkluderer samleie (samliv), voldtekt, omskjæring, inntrenging av fremmedlegeme, kirurgi eller deflorering (deflorering, rive av jomfruhinnen).
En skade på skjeden gjennom samliv manifesterer seg vanligvis som en tåre i det bakre skjedehvelvet, noe som fører til rikelig blødning og krever kirurgisk behandling.
I tilfelle voldtekt, derimot, er tåre vanligvis på skjedehvelvet.
Endringer i stillingen til skjeden
I tilfelle en reduksjon (Descensus) skjeden og livmoren går dypere som en helhet på grunn av svakhet i bekkenbunnsmusklene eller bindevevet eller på grunn av økt trykk i magen, men ikke så langt at de er synlige mot utsiden.
I tilfelle organene trer ut, kalles det en hendelse (Forfall). Med disse sykdommene klager pasientene over en følelse av trykk, smerter i korsryggen og dårlig urinkontroll (Inkontinens). Disse klagene behandles enten med bekkenbunnsøvelser eller i tilfelle en hendelse (Forfall) operativt.
Du kan også være interessert i følgende artikler: Livmorhetssenking og prolaps
Vaginale abnormiteter
Medfødte misdannelser eksisterer som ytterligere kliniske bilder knyttet til skjeden (Avvik). Dette kan være hymen (Jomfruhinne) eller påvirker skjeden som helhet.
I denne sammenheng oppstår vaginal aplasi, som forstås å bety en mangel på utvikling av den opprettede skjeden. Et annet klinisk bilde er septatskjeden, der skjeden er delvis eller fullstendig delt av en septum.
Hymenal atresia kan også forekomme hos nyfødte. Her mangler åpningen av jomfruhinnen.
Alle disse avvikene behandles kirurgisk.