Smerterapi
introduksjon
Begrepet smerteterapi oppsummerer alle prosedyrer som bidrar til lindring av akutte eller kroniske smertetilstander.
Smerteterapi benytter seg av mange forskjellige alternativer som kan velges og tilpasses individuelt avhengig av smertetype og pasient.

Hva er vondt
Smerte beskriver en ubehagelig sensorisk og emosjonell opplevelse som er assosiert med en (potensiell) Skader på kroppsvev.
Akutte smerter har en advarselfunksjon. Hvis du for eksempel berører den varme ovnstoppen, får smertene som oppstår raskt at hånden din trekkes tilbake.
Uten smerteoppfatning har kroppen større risiko for skader. Et eksempel er diabetikere hvis nerver allerede er skadet på grunn av sykdom. De mister ofte smerter i bena, noe som betyr at skader på føtter og underben ofte går upåaktet hen. I mange tilfeller blir lesjonene ikke lagt merke til før vevet dør.
I kontrast er kroniske smerter ofte et problem. Kroniske smerter er når smertene har vedvart i mer enn 3-6 måneder. I dette tilfellet har smertene mistet advarselfunksjonen og har en enorm innvirkning på pasientens livskvalitet. Et eksempel er fantomsmerter, der pasienter føler smerter i en amputert lem. En tilpasset smerteterapi tar mye av lidelsene til disse menneskene.
Prinsipper for smerterapi
De forskjellige metodene som kan brukes til å behandle smerter, fungerer på veldig forskjellige måter. Følgelig kan smerter moduleres og undertrykkes på forskjellige måter.
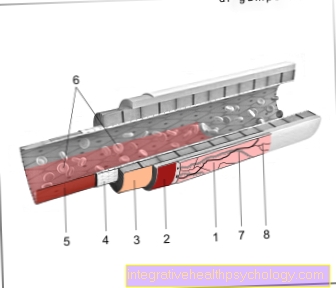
De enkelte smertestillende kan for eksempel være perifere, d.v.s. festes til smertereseptorer som er lokalisert direkte på smerteens opprinnelsessted, men de kan også være sentrale, dvs. påvirke utviklingen av smerter i hjernen og ryggmargen.
Svakere smertestillende undertrykker generelt dannelsen av messenger-stoffer som irriterer nerveender og derved genererer smerte. En kjent representant for denne gruppen er paracetamol, som hemmer et spesifikt enzym, cyclooxygenase. Dette enzymet lager visse stoffer som nerveenderne reagerer på med smerter.
Sterkere smertestillende midler, som for eksempel opioider, virker på den ene siden på smertereseptorer i ryggmargen og på den andre på smertereseptorer i hjernen.
I ryggmargen demper de overføringen av smerter ved å okkupere reseptorene i de smerteledende nerveskanalene og aktivere smerte-lindrende kanaler.
I hjernen forårsaker de en endring i smerteoppfatningen i hjerneområdet som er ansvarlig for dette, thalamus. Det er en høy tetthet av smertereseptorer der, slik at smertestillende kan angripe godt der og føre til en demping av smertebehandlingen.
WHO-plan
Verdens helseorganisasjon (engelsk: Verdens helseorganisasjon, WHO) har designet et firetrinns opplegg for smerteterapi, som opprinnelig ble utviklet for tumorpasienter, men som også brukes til å behandle andre typer smerter:
- Fase 1: Såkalte ikke-opioide smertestillende midler brukes i det første stadiet av behandling av smerter som ikke er for alvorlige, dvs. Smertestillende som ikke tilhører opioidklassen Disse inkluderer f.eks. Paracetamol, Metamizole og Diclofenac.
Disse smertestillende stoffene er kombinert med såkalte hjelpestoffer.Dette er medisiner som ikke lindrer smertene i seg selv, men er ment å redusere bivirkningene av smertestillende. Disse inkluderer Protonpumpehemmere for å beskytte magen, avføringsmidler for å slappe av tarmen og forhindre forstoppelse (forstoppelse) og antiemetika, som er ment å redusere kvalme og oppkast.
Det kan også kombineres med coanalgesics. Coanalgesics har heller ingen smertelindrende effekt, men de kan øke effekten av smertestillende. Denne gruppen inkluderer noen antidepressiva og antiepileptika.
- Nivå 2: Ved mer alvorlige smerter kombinerer nivå 2 i WHO-nivåplanen nivå 1 ikke-opioider med opioider med lav potens. Opioider med lav styrke tilhører allerede klassen av opioider, men har bare en middels styrke blant disse. Disse inkluderer tramadol, tilidin / nalokson og kodein. Også på nivå 2 brukes hjelpestoffer og koanalgesika i tillegg til smerteterapi.
- Nivå 3: Hvis smertene er veldig alvorlige, brukes nivå 3 av WHO-nivåordningen. I stedet for opioider med lav styrke, kombineres opioider med høy styrke og ikke-opioide smertestillende midler på nivå 1.
Svært potente opioider er preget av en veldig sterk smertelindrende effekt. Denne klassen inkluderer f.eks. Fentanyl, buprenorfin, morfin, oksykodon og hydromorfon. Kombinasjonen med coanalgesika og hjelpestoffer er også obligatorisk på dette stadiet.
- Fase 4: De mest alvorlige smertetilstandene krever ofte invasive terapeutiske metoder. Smertestillende midler injiseres direkte til ønsket arbeidssted ved bruk av visse metoder.
Nivå 4 inkluderer derfor epidural anestesi (PDA) og spinalbedøvelse (SPA), der smertemedisinen påføres nær ryggmargen via en kanyle, samt perifer lokalbedøvelse, der nerver kan blokkeres direkte via et kateter. I tillegg kan metoder som ryggmargsstimuleringen (engelsk: Ryggmargsstimulering, SCS) til nivå 4.
Regionale anestesiprosedyrer
Epidural anestesi (PDA)
Epiduralbedøvelse eller også epiduralbedøvelse tilhører de regionale anestesiprosedyrene.
Det brukes ofte til å behandle kroniske smerter og alvorlige smerter etter operasjonen. PDA er også populær som en smerteterapimetode innen fødselshjelp.
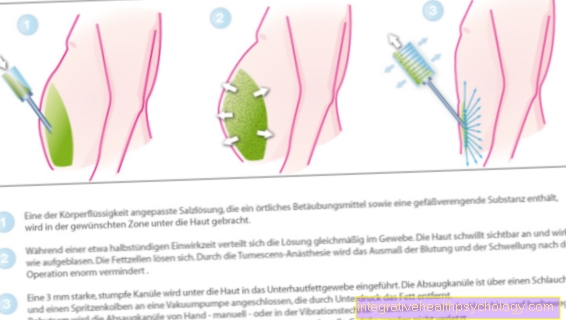
For dette formålet blir pasienten injisert med en smertestillende middel i det såkalte epiduralrommet, dvs. mellomrommet mellom mantlene i ryggmargskanalen. Legemidlet blir ikke injisert direkte i ryggmargen slik det er vanlig å tro.
Imidlertid sprer det seg fra epiduralrommet i seg selv til ryggmargen, hvor den deretter numbers nervene som løper der. Smertestillende medisiner kan administreres en gang, for eksempel for kirurgiske formål, men det kan også gjentas om og om igjen via et innbyggende kateter. Pasienten kan også kontrollere dette individuelt i henhold til sin nåværende smertetilstand. Denne prosedyren kalles pasientstyrt epidural anestesi (engelsk: pasientstyrt epidural analgesi, PCEA).
Spinal anestesi (SPA)
Spinalbedøvelse ligner epiduralbedøvelse og hører også til de regionale anestesiprosedyrene. Smertestillende injiseres direkte i rommet der nervene i ryggmargen løper.
Slik at ryggmargen ikke blir skadet, utføres ryggmargsbedøvelsen bare i korsryggen, hvor ryggmargen allerede har stoppet og bare nervene løper til nedre ekstremitet. Disse unngår nålen når smertestillende injiseres, så risikoen for personskader er lav.
Spinalbedøvelse brukes ofte til kirurgiske formål, da behovet for smertestillende midler etter operasjonen er lavere under lokalbedøvelse. I tillegg er prosedyren mindre belastende for organismen, noe som er spesielt viktig for pasienter med hjerte- og karsykdommer.
Perifer ledningsanestesi (PLA)
I perifer ledningsanestesi blokkeres visse nervebunter med et lokalt administrert smertestillende middel. Dette brukes for eksempel når alvorlige smertetilstander kan forventes etter operasjoner.
Les mer om dette under Femoral kateter
Brachial plexus anestesi
Den såkalte brachialpleksen er en plexus av nerver i armhuleområdet som består av nervene som forsyner armen. Under operasjoner i skulder- eller armområdet kan dette nervenettet blokkeres på en målrettet måte for å lindre pasienten fra smertene.
Det er forskjellige adkomstveier for dette, nemlig på den ene siden rett under kragebeinet (infraklavikulær tilgang), i nakkeområdet (interscalene tilgang) eller i nærheten av armhulen (aksillær tilgang).
En av de tre tilnærmingene velges avhengig av lokaliseringen av intervensjonen. Da bestemmes den optimale plasseringen av nålen ved hjelp av en elektrisk sonde. For dette formålet slippes det ut elektriske impulser, som fører til sammentrekning av musklene når de slippes ut i området til nervepleksen. Så snart denne posisjonen er funnet, kan smertestillende midler brukes der.
Dette er også mulig i form av pasientkontrollert smertestillende, dvs. pasienten kan bruke en pumpe for å kontrollere når en dose smertestillende medisiner administreres igjen. Når du bruker denne prosedyren, kan imidlertid brachial plexus-lammelse oppstå som en komplikasjon hvis nerver blir skadet.
Les mer om emnet på: Brachial plexus anestesi
Lumbosacral plexus
Lumbosacral plexus er korrelatet til brachial plexus på nedre ekstremitet. Dette nervenettverket forsyner bena og bekkenområdet.
Når du forstyrrer låret, kneet eller leggen, kan lumbosacral plexus blokkeres på samme måte som brachial plexus. For å gjøre dette injiseres smertestillende middel i lysken nær den store arterien i beinet.
Les mer om emnet: Regional anestesi
Ikke-medikamentell smertehåndtering
Ryggmargsstimulering (SCS)
Ryggmargsstimulering benytter seg av fysiologien til smertetransmisjon. Denne prosedyren tilhører gruppen av såkalte nevromodulative prosedyrer. For dette formål settes en elektrode inn i pasientens epidurale rom, via hvilke elektriske impulser deretter kan sendes ut.
Pasienten kan kontrollere impulsenes styrke selv og tilpasse den til hans behov. De elektriske strømningene stimulerer smertelindrende nerveceller i ryggmargen på den ene siden, og på den andre siden impulser overlegger smerteimpulsene som normalt transporteres til hjernen via de samme nervecellene.
Men siden disse nervecellene allerede har blitt begeistret av de elektriske impulsene, kan de ikke overføre smertene samtidig, slik at smerteoppfatningen blir undertrykt.
Transkutan elektrisk nervestimulering (TENS)
Den transkutane elektriske nervestimuleringen er basert på et lignende prinsipp som den tidligere beskrevne ryggmargsstimuleringen.
Med TENS blir imidlertid limelektroder festet direkte på det smertefulle området.
Elektriske impulser som kan sendes ut via elektrodene stimulerer nervene i dette området, som deretter leder impulsene til ryggmargen. Der konkurrerer de kunstig skapte stimuli med smerteimpulsene og sikrer at disse ikke lenger kan overføres til hjernen i full styrke.
I tillegg aktiveres hemmende smerteveier med TENS så vel som med ryggmargsstimulering, som i tillegg undertrykker overføring av smerte.
Chordotomy
Kordotomien er en av de såkalte neuroablative prosedyrene. Fibre i de smerteledende traseene i ryggmargen blir avskåret på en målrettet måte. Dette gjøres ved hjelp av en sonde som utsletter smertefibrene med enten varme eller elektrisk strøm.
Kordotomien brukes spesielt til svulstpasienter som lider av sterke smerter som ikke kan kontrolleres på annen måte. Spesielt kan smerter som bare oppstår på den ene siden av kroppen behandles godt med denne prosedyren, siden det vanligvis bare er fibre på den ene siden av ryggmargen. Dette fører til tap av smertefølelse på motsatt side av kroppen, da fibrene krysser i ryggmargen.
Teoretisk sett kan smertebanene i begge halvdeler av kroppen også skilles, men dette øker risikoen for å skade andre viktige nervebaner, og det er derfor ensidig kirurgi alltid foretrekkes. Pasienten er lettet av smerter, men smertefølelsen kan komme tilbake over tid. Dette forklares med aktivering av alternative smerteveier.
Cryoanalgesia
Kryoanalgesia (glasur) brukes spesielt til behandling av kroniske smerter i ryggmargsområdet. Den ønskede nerven blir utsatt for ekstrem kulde ved bruk av en spesiell sonde (ca. -65 ° C) utsatt.
Dette fører til ødeleggelse av nerven, slik at smerteoppfatningen i forsyningsområdet forsvinner. Imidlertid er det en sjanse for at nerven vil komme seg etter en stund.
Massasjeterapi
Visse massasjeteknikker kan også ha en positiv effekt på smertesymptomer.
Massasjen forbedrer blodtilførselen til vevet, noe som betyr at nerveirriterende stoffer og avfallsprodukter fra cellene fjernes raskere. Dette forbedrer den metabolske statusen i musklene.
Massasjeoljer og salver med arnica, rosmarin, djevelens klør eller furu forbedrer også blodsirkulasjonen i vevet. I tillegg kan zoneterapi og akupressur påvirke indre organer, noe som kan bidra til avslapning og smertelindring i disse områdene.
Direkte påføring av varme kan også bidra til å lindre smertene, da varme også fremmer blodsirkulasjonen og muskelavspenning. For eksempel er varmtvannsflasker, varme gips (f.eks. ThermaCare®) eller varmeputer.
Urte smerterapi
I urtemedisinfeltet er det noen preparater som kan lindre smerter. Dette gjelder spesielt smerter i muskel-skjelettsystemet, dvs. smerter i muskler og ledd. Urtepreparatene blir vanligvis brukt på de berørte områdene i form av salver eller oljer.
Arnica
Arnica har en betennelsesdempende og smertestillende effekt. Ingrediensen som er ansvarlig for dette er helenaninet. Arnica brukes spesielt mot betennelse i slimhinner, blåmerker, muskel- og leddproblemer.
Vil du vite mer om dette emnet? Les vår neste artikkel nedenfor: Arnica
Djevelens klør
Roten til djevelens klo har vist seg særlig i terapien mot ryggsmerter forårsaket av slitasje.
Ingrediensen som bestemmer effektiviteten er harpagosid. Dette fører til hemming av dannelsen av pro-inflammatoriske messenger stoffer som irriterer nerveenderne.
Det fører også til dannelse av nitrogenoksid, som forbedrer blodsirkulasjonen, og dannelsen av prostaglandiner. Prostaglandiner er vevshormoner som bl.a. Undertrykke betennelsesprosesser.
Devil's Claw er egnet for kronisk smerteterapi, men til behandling av akutte smerter, da det tar flere dager å oppnå full styrke.
Er du mer interessert i dette emnet? Les mer om dette under: Devil's Claw
kajennepepper
Cayennepepper inneholder den aktive ingrediensen capsaicin. Når den brukes på smertefulle deler av kroppen, aktiverer capsaicin opprinnelig smertefibre, som manifesteres i begynnende forbrenning og oppvarming av huden.
Til syvende og sist undertrykker capsaicin frigjøringen av smerteformidlende messenger-stoffer, noe som reduserer oppfatningen av smerte. I tillegg har capsaicin en betennelsesdempende effekt.
Cayennepepper brukes til å behandle ryggsmerter, smertefull muskelspenning, samt smerter fra helvetesild og nerveskader i diabetes (diabetisk nevropati).
Du kan lese mer detaljert informasjon om dette emnet i vår neste artikkel: Kajennepepper
Pilbark
Willow bark inneholder den aktive ingrediensen salicin, som metaboliseres til salisylsyre i kroppen.
Salisylsyre er også inneholdt i det velkjente medikamentet aspirin, som forklarer den aspirinlignende effekten av pilbark. Pilbark har betennelsesdempende, febernedsettende og smertestillende virkning.
Det er spesielt egnet for behandling av kroniske ryggsmerter eller hodepine. Det brukes ikke mot akutte smerter, da det kan ta noen dager før full effekt oppnås.
Er du interessert i dette emnet? Du kan finne ut mer om dette i vår neste artikkel under: Pilbark
Psykologisk smerteterapi
Psykoterapi og atferdsterapi spiller en rolle som ikke bør ignoreres, spesielt i behandlingen av kroniske smerter. Psykologiske mønstre bidrar betydelig til kronisering av smerte, som skaper en ond sirkel som det er vanskelig å bryte ut av.
I prinsippet blir smerter alltid vurdert følelsesmessig i hjernen. Dette skjer i det limbiske systemet, en spesiell del av hjernen. Det er her det avgjøres om pasienten har positive mestringsstrategier for å håndtere smerte, eller om de reagerer pessimistisk, depressivt eller aggressivt på smerte.
Pasientens holdning til smerte spiller derfor en stor rolle. Psykisk fiksering på smerte og depressiv stemning bidrar til at smertene oppfattes mer intenst og forsvinner saktere eller ikke i det hele tatt.
I tillegg utvikles ofte frykt for fornyet eller sterkere smerte, noe som fører til unngåelsesatferd og ubevisst spenning i musklene. Dette fører til kramper og dårlig holdning, som favoriserer utvikling av nye smerter og forverring av eksisterende smerter.
Det er derfor viktig å ta tiltak på et tidlig tidspunkt, spesielt i tilfelle av kroniske smerter, ved å vise pasienten smertelindrende oppførsel. Disse inkluderer for eksempel avslapningsteknikker som progressiv muskelavslapping, autogen trening eller hypnose.
Progressiv muskelavslapping
Med progressiv muskelavslapping blir de forskjellige muskeldelene i kroppen bevisst strukket etter hverandre og deretter avslappet bevisst igjen.
Dette skal føre til at pasienten får bedre kroppsbevissthet og aktivt kan slappe av. Herding og spenning i musklene kan frigjøres på lang sikt, noe som reduserer smerte.
Denne prosedyren er også egnet for å redusere stress og har en særlig positiv effekt på ryggsmerter.
Du finner detaljert informasjon om dette emnet på: Progressiv muskelavslapping
Autogen trening
Autogen trening tjener også til å forbedre kroppsbevisstheten. Pasienten lærer å påvirke seg selv og sin oppfatning, noe som skal føre til generell avslapning.
Som ved progressiv muskelavslapping, kan på den ene siden spenninger i muskel- og skjelettsystemet frigjøres, men på den andre siden kan også organsystemenes funksjon påvirkes.
Multimodal smerteterapi
Den multimodale smerteterapien kombinerer forskjellige smerteterapimetoder i en vanlig prosedyre. Det inkluderer spesielt pasienter med kroniske smerteforhold eller er ment å forhindre kronisering hos pasienter med høy risiko for kronisering.
For dette formålet blir pasientene utsatt for en syv dager med maksimalt fem ukers behandling, som er ivaretatt av forskjellige spesialistavdelinger. Multimodal smerteterapi består av psykologiske, psykosomatiske, atferdsmessige, men også yrkesmessige og interne behandlingsmetoder. Pasienten blir dermed omfattende ivaretatt og lærer, i tillegg til klassisk smerteterapi, blant annet Mestringsstrategier for å takle smertene hans, som kan ha en positiv effekt på smertesymptomene.
Multimodal smerteterapi indikeres hvis pasientens smerter ikke kan håndteres på noen annen måte, han utvikler stadig sterkere smerter, trenger mer medisiner, må ofte oppsøke lege og har komorbiditeter som gjør smerterapi vanskelig.
Dette prinsippet har vist seg spesielt nyttig for pasienter med ryggsmerter. Hvis ryggsmerter vedvarer i mer enn seks uker, er det viktig å sjekke om pasienten kan ha nytte av multimodal smerteterapi.
Les også artikkelen vår: Smerterapi for ryggen
Hvilke leger gjør smerteterapi?
I tillegg til akuttmedisin, intensivmedisin og anestesi, er smerteterapi et av de fire underområdene til anestesiologi, og følgelig blir behandlingen av kroniske smerter hovedsakelig utført av anestesileger.Smerterapi er en integrert del av anestesiologisk spesialistopplæring og kan velges som spesialisering innen anestesifelt etter fullføring av dette.
Bortsett fra det, i behandlingen av kroniske smerter i betydningen det nåværende utbredte konseptet med multimodal smerteterapi, jobber leger fra et bredt spekter av spesialiteter, så vel som andre medisinske yrker, alltid for å utvikle et optimalt terapikonsept for pasienten.
Hva er prosedyren for poliklinisk smerterapi?
Det første trinnet i en poliklinisk smerteterapi består av en grundig anamnese av smertene, blant annet med tanke på tidspunktet for det og hvor ofte smerteangrepene er, samt en påfølgende målrettet fysisk undersøkelse. Pasienter blir også ofte bedt om å føre en smertedagbok for å supplere informasjonen angående symptomene.
På bakgrunn av dette og på grunnlag av diagnostikken tilpasset de enkelte klager utvikles deretter en terapeutisk prosedyre som bestemmer den videre prosessen. Den polikliniske smerteterapien er basert på prinsippet om multimodal smerteterapi, som inkluderer medikamentbasert smerteterapi samt fysioterapeutiske og fysiske tiltak, samt avslapningsteknikker. Alt dette gjøres i samarbeid med andre medisinske spesialiteter og yrker med sikte på å oppnå størst mulig frihet fra smerter for pasienten og dermed opprettholde mobiliteten.
Les også artikkelen om emnet: Smertedagbok
Hva er prosessen med smerterapi på patienter?
I prinsippet er prosessen med patienter med smertebehandling på lik linje med en ambulant. Sammenlignet med poliklinisk smerterapi, kan den mest sjukebehandling på 10-14 dager på patienter sees på som mer intensiv. Et stort team fra ulike medisinske spesialiteter og forskjellige andre medisinske yrker er tilgjengelig for å undersøke årsakene til smerte og for å utvikle et best mulig behandlingskonsept.
Dette inkluderer alltid psykosomatiske og psykologiske terapeutiske tilnærminger for kognitiv håndtering av kroniske smerter. Alt dette følger et individuelt tilpasset konsept, som betyr at det nøyaktige behandlingsforløpet skiller seg fra pasient til pasient.
Hva er en smertedagbok?
For å kunne utvikle en optimal smerteterapi med få bivirkninger for en pasient med kroniske smerter, er det viktig å bli kjent med smertene. Intensiteten av klagene i løpet av dagen, påvirkningen av ulike aktiviteter og medikamenter på symptomene, samt bivirkningene av medisinene som brukes, må nøyaktig observeres og dermed forstås.
Den såkalte smertedagboken er egnet for dette, som skriftlig dokumentasjon hvor denne informasjonen kan samles inn. Til syvende og sist representerer det en enkel, men effektiv fremdrift og terapikontroll, der innstillingen av terapien kan forbedres og justeres individuelt. I tillegg til personlig informasjon inneholder den alltid en kalender med såkalte visuelle analoge skalaer, dvs. smerteskalaer for registrering av smerteres alvorlighetsgrad, samt en oversikt over dagens terapeutiske tiltak og kolonner for andre tilstander og bivirkninger av terapien.
Les mer om emnet på: Smertedagbok
Hvordan ser ryggsmerterapi ut?
Ryggsmerter er ofte et resultat av komplekse og kroniske plager. Både medfødte deformiteter og ervervede, degenerative prosesser av slitasje bidrar til utvikling av ryggsmerter. Å behandle årsaken til symptomene er derfor ofte vanskelig og frustrerende, slik at smerteterapi vanligvis er i fokus. Dette gjøres vanligvis som en del av en såkalt multimodal smerteterapi - et samarbeid mellom forskjellige spesialistområder for best mulig behandling og forebygging av smerte.
Det som er essensielt her er først og fremst tilbake-vennlig oppførsel i hverdagen, samt moderat sportslig aktivitet - å beskytte ryggen og musklene er kontraproduktiv. Imidlertid er trening og idrett ofte tenkelig med medisinbasert smerteterapi. Avhengig av alvorlighetsgraden av ryggsmerter, kan dette i utgangspunktet gjøres med ikke-opioide smertestillende midler. Fokuset her er på de såkalte ikke-steroide antiinflammatoriske medisiner (NSAIDs), som inkluderer ibuprofen og diklofenak. Alvorlig smerte kan kreve bruk av svake opiater som tramadol.
I tillegg til denne systemiske medisinbaserte smerteterapiene, brukes infiltrasjonsterapier, fysioterapeutiske og osteoterapeutiske metoder, så vel som akupunktur, elektrisk massasjemetode og psykologiske tilnærminger som autogen trening for ryggsmerter.
Hvordan ser smerteterapi mot fibromyalgi ut?
Som terapi av andre komplekse former for smerte, krever smerteterapi av fibromyalgi en multimodal tilnærming. Dette er sammensatt av forskjellige underområder, som i tillegg til medikamentell smerteterapi også inkluderer psyko- og fysioterapeutiske metoder samt fysiske prosedyrer, pasienttrening og avslapningsmetoder. Når det gjelder farmakologisk behandling, spiller antidepressiva og antikonvulsiva spesielt en viktig rolle - klassiske smertestillende medisiner og opioider alene oppnår ofte ikke tilfredsstillende smertelindring.
Bortsett fra det har den store verdien av kondisjonstrening når det gjelder aerob kondisjon for fibromyalgipasienter blitt tydelig. Regelmessig utøvelse av idretter som svømming og turgåing gir mange pasienter lettelse fra symptomene sine. I tillegg har kroppsvarmeterapi vanligvis en gunstig effekt.
For mer informasjon, se: Terapi mot fibromyalgi
Hvordan ser smerteterapi mot slitasjegikt ut?
Behandlingen av leddgikt er ofte ikke helt tilfredsstillende selv i dag. Dette skyldes den komplekse smerten som er assosiert med artrose på den ene siden, men også på den gradvise sykdomsforløpet på den andre. Smertefrie intervaller veksler med smertefulle. Det samme gjelder leddets mobilitet.
Tilsvarende med andre kroniske smertesyndromer har multimodal smerteterapi til slutt vist seg å være den beste metoden for å behandle leddgiktssymptomer. For det første er det viktig å gi pasienten omfattende informasjon om sykdomsforløpet og hvordan den kan påvirkes. Temaer som atferd som er passende for sykdommer, samt fysisk aktivitet og fysisk belastning i hverdagen blir også tatt opp.
I tillegg spiller forskjellige stoffgrupper for betennelsesdempende og smertereduksjon en rolle på medikamentnivå. Spesielt de såkalte ikke-steroide antiinflammatoriske medisiner (NSAIDs) og glukokortikoider har en smertelindrende effekt og forbedrer diagnosen.
Smerterapi kan også utføres ved bruk av lokalbedøvelse. Den faktiske effektiviteten av aktive ingredienser som kondroitin, glukosamin og hyaluronsyre er imidlertid ennå ikke avklart - forskjellige studier har kommet til forskjellige resultater her. På den annen side er fysiske prosedyrer, så vel som fysioterapeutiske metoder, elektroterapi, hydro- og balneoterapi integrerte deler av smerteterapi for slitasjegikt og gir ofte lettelse fra symptomene. Effekten av akupunktur for artrosrelaterte smerter i kneleddet er nå bevist, slik at den nå også brukes i slitasjegiktsterapi.
For mer informasjon, se: Slitasjegiktsterapi
Hvordan ser smerterapi mot kreft ut?
Tumorsykdommer kan føre til sterke smerter, spesielt i sluttstadiet. Smertene kan være av ulik kvalitet, og det er grunnen til at forskjellige grupper medikamenter må brukes for å lindre den.
Et grunnleggende skille skilles mellom tre typer smerter: Nozireceptor smerter, som er forårsaket av stimulering og skade på frie nerveender, kan lettes godt med ikke-steroide antiinflammatoriske medisiner (NSAIDs).
Kompresjonssmerter, derimot, som oppstår ved komprimering av smertefølsomme vev og vokser inn i dem, kan behandles relativt godt med opiater.
Endelig er nevropatiske smerter forårsaket av direkte skade på nervene og kan vanskelig kontrolleres med klassiske smertestillende. Såkalte ko-smertestillende midler som antidepressiva og nevroleptika brukes her.
Smertestillende medisiner administreres i henhold til WHOs graderte ordning og bør utføres i en fast daglig rytme med integrering av et adekvat medisin for behandling av kreftsmerter. Bivirkninger bør også behandles eller forhindres i god tid.