Terapi av et hjerteinfarkt
Orden av terapi
De Sekvens av terapeutiske intervensjoner Ved akutt hjerteinfarkt (hjerteinfarkt), bør følgende prosedyre følges:
- Generelle tiltak (sikre liv)
- Reperfusjonsterapi (gjenåpning stengt Kransarterier)
- Profylakse mot koronar re-trombose
- Terapi med komplikasjoner
Det skilles ytterligere mellom tiltak i Før-sykehusfasedvs. tiden før pasienten ankommer sykehuset, og Sykehusfasehvor pasienten er på sykehuset.
De generelle tiltakene ideelt sett finner sted i løpet av pre-hospitalization fasen, dvs. før sykehuset.

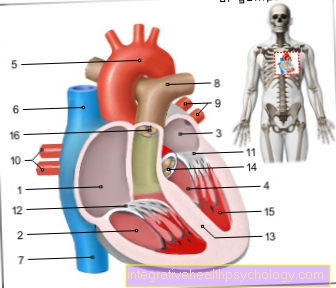
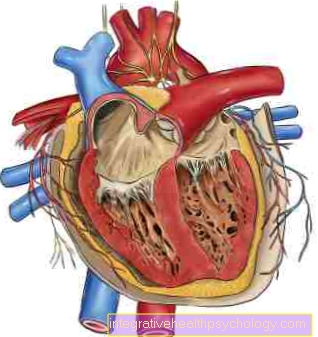
Illustrasjon av et hjerteinfarkt
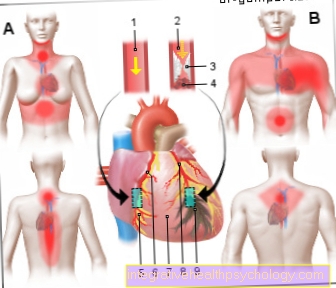
Hjerteanfall (HI)
Hjerteinfarkt (MI)
- Sunn kransarterie
(Kranspulsåren)
Kranspulsåren - Åpnet arterie
Aterosklerotisk plakett
med blodpropp (trombe) - Fettforekomster (plakett)
- Blodpropp -
trombe - Sunt muskelvev
- Koronarrettighet -
Koronararterie dextra - Perikard -
perikard - Venstre kransarterie -
Venstre kransarterie - Ødelagt muskelvev
(Infarkt område med celledød)
Typiske smerter i et hjerteinfarkt:
Kvinne - bryst, øvre del av magen, nakke,
Underkjeven, ryggraden, ryggen,
NAN regel (nese - arm - navle)
Mann - bryst, mage,
Emanasjon i arm og skulder,
Underkjeven, ryggen
En oversikt over allebilder av Dr-Gumpert finner du på: medisinske illustrasjoner
Behandling etter hjerteinfarkt
I den akutte situasjonen med et hjerteinfarkt, administreres vasodilaterende medisiner (for eksempel nitro-spray) og oksygen først. Som et resultat tilføres hjertemuskelcellene bedre igjen. Smertestillende midler bør også gis. Da er det viktig å fjerne eller utvide det innsnevrede punktet i kransårene. Dette gjøres vanligvis gjennom en stent eller en bypass. Avhengig av langsiktige konsekvenser administreres deretter forskjellige medisiner. Blodfortynnende er designet for å forhindre at blodpropp dannes i tilfelle hjertearytmier. Det finnes også medisiner som forhindrer disse arytmiene. Å bruke en pacemaker hjelper også. Hvis hjertet er så skadet at det kan stoppe av seg selv, er det fornuftig å installere en hjertestarter. Hvis hjertesvikt oppstår som et resultat av et hjerteinfarkt, foreskrives vanligvis hjerteglykosider (digitalis). Diuretika (vanntabletter) er også nyttige fordi de lindrer hjertet. Avhengig av sykdommen som ligger til grunn for infarktet, kan dette også behandles. Antihypertensive medisiner gir mening når verdiene for blodtrykk er for høye. Statiner bringer blodlipider tilbake i balanse.
Umiddelbar terapi / akutt terapi
Den minste mistanke om hjerteinfarkt er en øyeblikkelig innleggelse på klinikken med akuttambulansen under medisinsk behandling og deretter innlagt på sykehus nødvendig. Målet med øyeblikkelig transport til sykehuset er å sette i gang en Reperfusjonsterapi innen 12 timer etter infarktets begynnelse, slik at Hjertemuskelskader kan inneholdes så mye som mulig av infarktet.
Jo raskere den låste Kranspulsåren åpnes igjen og blodsirkulasjonen gjenopprettes, desto mindre Hjertemuskelvev dør, og jo færre komplikasjoner oppstår ved hjerteinfarktet. Mottoet for akutt hjerteinfarktsterapi er: "tid er muskel" (Tid er muskelceller).
Visse innledende tiltak må treffes umiddelbart. Vedkommende skal være sammen med hevet overkropp lagres og oksygen bør mates gjennom et nasogastrisk rør for å gi oksygen til det skadede hjertet. Konsekvent overvåking av Puls, av Hjertesytme, av Oksygenmetning og des Blodtrykk via en skjerm eller en elektrokardiogram (EKG) er påkrevd. Det kan være nødvendig å bruke elektriske overspenninger (defibrillering) å være livstruende Hjertearytmier eller for å behandle ventrikkelflimmer.
Et hjerteinfarkt er alvorlig i de fleste tilfeller Smerteforårsaket av smertestillende medisiner (analgetika) bør også ammes som akutt terapi. For dette stort sett opiat om blodåre gitt. Også være sedativaf.eks Benzodiazepiner (beroligende midler) gitt, som demper tilstander av agitasjon (f.eks frykt, rastløshet). nitrater (F.eks nitroglyserin) gis for å lindre hjertet, og de har også en gunstig effekt på hjerteinfarkt. Tidlig administrering av betablokkere (f.eks. Esmolol) kan forhindre hjertearytmier og venstre hjertesvikt (de vanligste komplikasjonene etter et hjerteinfarkt). i tillegg Hjertearbeid (Puls) Betablokkere bremset ned. Dette fører til en reduksjon i hjertets behov for oksygen og dermed i hvilken grad hjertemuskelen blir skadet av hjerteinfarktet. Øyeblikkelig gave av Acetylsalisylsyre (ASS) viste seg også da det ble mistenkt om et hjerteinfarktJeg Studier viser en reduksjon i dødsraten på over 20 prosent. Men ikke bare Acetylsalisylsyre brukes for å forhindre omdannelse av a trombe (Blodpropper), men også medisinene heparin og prasugrel eller ticagrelor.
Veksten av en eksisterende trombe som forårsaker pasientens ubehag kan skyldes bruk av heparin bli inneholdt. Det forbedrer effekten av det som er tilstede i blodet Antitrombin IIIsom hemmer blodpropp ved å forhindre oppløsningen (fibrinolyse) av et blodplateaggregat.
Hvis Blodtrykk hvis du har et hjerteinfarkt er lav eller mistanken om en Høyre hjerteinfarkt administrering av væsker gjennom venen er også en del av akutt terapi. I noen tilfeller er det nødvendig å ta medisiner mot kvalme og Kaste opp (antiemetika) (f.eks. metoklopramid).
Legemiddelterapi for oppløsning (lysis) av blodproppen skal startes så tidlig som mulig ved et akutt hjerteinfarkt. Lyset terapi er mindre effektiv jo lenger siden hjerteinfarktet skjedde. Dette Lysis medisiner hemmer kroppens egne Blodpropp i hele kroppen og kan derfor føre til kraftig blødning (f.eks. fra en tidligere ukjent Magesår). Derfor, etter a Lysis terapi være nøye overvåket.
Reperfusjonsterapi
Hvis hjerteinfarktet er sikkert, og det tar lang tid å frakte pasienten til sykehuset, a Trombolytisk terapi initieres av akuttlegen (for trombolytisk terapi, se nedenfor). Det er også viktig å behandle komplikasjoner som oppstår under transporten til sykehuset og å følge opp ytterligere tiltak på klinikken.
Når pasienten er på sykehuset, begynner de Sykehusfaseinngrep.
De generelle tiltakene som allerede er startet, blir utført under intensiv medisinsk sirkulasjonsovervåking og i Beredskap for gjenopplivning (Beredskapen for gjenopplivning) fortsatte.
EN rask reperfusion terapi Å gjenåpne fartøyene har høyeste prioritet:
Den konservative terapitilnærmingen for hjerteinfarkt representerer Thrombolystherapy Her gis aktivatorer av fibrinolyse ved infusjon:
De medisinering
- streptokinase
- Alteplase (r-t-PA) eller
- Reteplase (r-PA)
få blodpropp til å løse seg opp (trombolyse). Man snakker om en systemisk lysis, siden nødvendig medisinering er over blodåre administreres og når koronararteriene via blodkarsystemet.
Kravene til denne behandlingen er:
- et nylig hjerteinfarkt som startet for ikke mer enn 6 timer siden
- synlige endringer i EKG som for eksempel
- fravær av kontraindikasjoner (kontraindikasjoner) til behandling.
En tilhørende Heparinbehandling, som også tjener til å løse opp trombusen, forbedrer resultatet av lysisen.
I omtrent 70-85% av de behandlede tilfellene observeres gjenåpning av karet innen 90 minutter etter infusjonen. Fibrinolyse kan redusere dødeligheten i løpet av de første 35 dagene etter det akutte infarktet med 50%.
Fysiske (kliniske) kriterier for vellykket revaskularisering er forsvinningen av brystsmerter og en normalisering av ST-segment i EKGsom tidligere ble økt av infarktet. Disse kliniske tegnene er indirekte kriterier for å overvåke suksessen til terapien. Koronarangiografi (visualisering av tettheten til koronararteriene) gir direkte bevis på suksessen til terapien.
I 20-25% av tilfellene blir koronarkarret lukket igjen etter lysiseterapien. Derfor, etter fullført denne behandlingen, bør alle pasienter overføres til et kardiologisenter, hvor det utføres en koronar angiografi for å sjekke vaskulær status. En mulig nødvendig gjenåpning av det lukkede fartøyet kan kobles umiddelbart om nødvendig.
Kontraindikasjoner som taler mot lysterapi er:
- Magesår og Tarmsår (magesår)
- Fundus blødning
- akutt hodepine
- Sykehistorie med blødningsforstyrrelser
- et hjerneslag for mindre enn 6 måneder siden (apoplex) og
- en operasjon mindre enn 1-2 uker før eller en ulykke.
Hvis disse sykdommene eller tilstandene er til stede, bør ingen fibrinolytisk behandling utføres fordi en livstruende blødningskomplikasjon må forventes.
Medisinering etter hjerteinfarkt
Etter et hjerteinfarkt er det nødvendig å starte medikamentell terapi for å forhindre et annet hjerteinfarkt. De grunnleggende medisinene for behandlingen er såkalte blodplateaggregasjonshemmere, som forhindrer klumping av blodplater (Blodplater) og dermed forhindre at en ny blodpropp utløser et nytt hjerteinfarkt. Kjente representanter for denne gruppen medikamenter er for eksempel acetylsalisylsyre (ASS), Clopidogrel, prasugrel, ticagrelor, abciximab eller tirofiban. Bivirkninger av disse stoffene er en økt risiko for blødning i mage-tarmkanalen hvis de tas kontinuerlig og rikelig blødning fra selv mindre skader er mulig.
En annen gruppe medikamenter kalt antikoagulantia (antikoagulanter) brukes i terapi mot hjerteinfarkt, spesielt hvis venstre ventrikkel påvirkes eller atrieflimmer har blitt igjen. Antikoagulantia som fenprocoumon (Marcumar®), Warfarin, dabigatran eller rivaroxaban reduserer blodets evne til å koagulere. Under behandling med antikoagulantia må regelmessige blodprøver utføres for å sikre at blodkoagulasjonsfaktorene er ideelle. Bivirkningene blør fra nese og tannkjøtt, og hvis de tas kontinuerlig er det fare for benskjørhet (bentap).
Legemidler som senker blodtrykket brukes også i hjerteinfarktbehandling. Disse inkluderer betablokkere, ACE-hemmere og angiotensinreseptorblokkere. Betablokkere brukes for å forhindre et nytt hjerteinfarkt eller forekomst av ventrikkelflimmer. Betablokkere som atenolol, bisoprolol, metoprolol eller propanolol bremser pulsen, noe som betyr at hjertet bruker mindre oksygen og blodtrykket synker. Betablokkere kan også forårsake uønskede bivirkninger, for eksempel en forstyrrelse i ledningen i hjertet, hjerteledningen kan reduseres kritisk og betablokkere kan ha en innsnevrende effekt på bronkiene. Av denne grunn bør personer med alvorlig hjertesvikt eller allergisk bronkialastma ikke behandles med betablokkere. ACE-hemmere senker også blodtrykket, og de har også en positiv effekt på veksten av blodkarveggen og hjertemuskelcellene etter et hjerteinfarkt. Hvis det i tillegg til et hjerteinfarkt er diabetes mellitus eller hjerteinsuffisiens, er ACE-hemmere som captopril, enalapril eller ramipril medisinene til førstevalg. Den vanligste bivirkningen av ACE-hemmere er en uutholdelig trang til hoste, som i noen tilfeller fører til seponering av medisinen eller til en bytte til angiotensinreseptorblokkere (veldig like effekter som ACE-hemmere).
Statiner spiller også en rolle i terapien mot hjerteinfarkt. Statiner hemmer produksjonen av kolesterol i leveren og reduserer dermed konsentrasjonen av overflødig kolesterol i kroppen som blir avsatt på veggene i blodkarene og blokkerer dem. Denne mekanismen anses å være den viktigste årsaken til hjerteinfarkt. Bivirkninger av statiner inkluderer gastrointestinale klager, leverskader og muskelsmerter samt psykologiske bivirkninger (som aggressivitet, hukommelsestap og mangel på konsentrasjon), og det er derfor nøye legetilsyn er nødvendig når du tar statiner.
Du kan også være interessert i følgende emner: Medisiner mot høyt blodtrykk
Hjertekateter
Gullstandarden for behandling av hjerteinfarkt er perkutan transluminal koronar angiografi (PTCA) / perkutan koronar intervensjon (PCI), en behandling med et kateter.
Studier viser at dette behandlingsalternativet har bedre resultater med hensyn til pasientens gjenoppretting fra hjerteinfarkt og overlevelse etter et infarkt enn ren trombolyseterapi (å løse pluggen som lukker koronararterien), og det er grunnen til at PTCA er å foretrekke fremfor lysis.
Hvis de tekniske mulighetene (hjertekateterlaboratorium) for å utføre et kateterintervensjon på stedet ikke er tilgjengelige og transport av pasienten til nærmeste hjertesenter er forbundet med en veldig lang reise, er øyeblikkelig lyseterapi den valgte behandlingen.
Akutt PTCA med eller uten stenting er indikert for pasienter som har fått hjerteinfarkt med eller uten EKG-forandringer og for pasienter med ustabil angina pectoris. Alle tre gruppene har fordel av koronar intervensjon.
Det er absolutt nødvendig å utføre en PTCA selv etter en lysiseterapi, siden 20% av alle pasienter vellykket behandlet med trombolyse uten ytterligere invasive tiltak, d.v.s. uten PTCA, ha et nytt hjerteinfarkt over 4-8 uker.
Mer informasjon om dette emnet finner du på: Hjertekateter
stent
I tilfelle av et akutt hjerteinfarkt, er det ønskelig å foreta en hjertekateterundersøkelse av personen i løpet av de første 60 til 90 minuttene etter hjerteinfarktet. Den primære perkutane koronare intervensjonen (PCI) hjelper ikke bare med å stille en diagnose, kateteret brukes også til behandling av hjerteinfarkt ved å tømme de blokkerte koronararteriene igjen.
Etter lokalbedøvelse skyves et veldig tynt plastrør gjennom en arterie mot hjertet via et lite punkteringssted i lyskenområdet eller på armen. En stent (lite rør med gitterstruktur, vanligvis laget av metall) kan settes inn i karet med dette kateteret for å forhindre at karet blir lukket igjen. På spissen av kateteret er det en ekstern oppblåsbar ballong som stenten ligger tett brettet på. Så snart kateteret er ført frem til det innsnevrede punktet i koronararterien, blåses ballongen opp, og utvider dermed det innsnevrede punktet. Samtidig brettes metallnet av stenten ut. Presset fra ballongen presser stenten mot karveggen og forblir der som et stabiliserende element på den utvidede karveggen. For å forhindre at stenten blir gjenkjent av organismen som et fremmedlegeme og dermed fremmer en ny blokkering av arteriene, stenter som kontinuerlig frigjør medisiner og leverer den inn i blodet (såkalt "medikament eluerende stent"). Som et resultat har risikoen for at de stentforstørrede karkseksjonene blir lukket igjen redusert til under ti prosent. Plasseringen av en stent er vellykket i 95 prosent av tilfellene. Sannsynligheten for en fornyet nedleggelse er spesielt gitt i løpet av de første seks månedene. I dette tilfellet kan imidlertid en ny stent vanligvis settes ut.
Du kan også være interessert i dette emnet: Implantasjon av en stent etter hjerteinfarkt
Omkjøring kirurgi
I en bypass-operasjon er en avledning innebygd, så å si, for en sperret koronararterie. For dette bruker man vanligvis kroppens eget blodkar (for eksempel fra underbenet). Dette er koblet til hovedpulsåren og koblet til koronararterien bak innsnevringen. Dette gjør at blodet kan strømme forbi det blokkerte området og forsyne vevet med næringsstoffer. Omkjøringskirurgi gjøres vanligvis med brystet åpent. Det blir gjort et snitt i huden og deretter åpnes det benete brystet slik at kirurgen kan komme til hjertet. Operasjonen utføres ofte på hjertelungemaskinen. I dette tilfellet kan maskinen ta over pumpens funksjon i hjertet i en viss periode. Selve hjertet kan immobiliseres med medisiner så lenge. Dette gjør en operasjon mye enklere og øker nøyaktigheten. Uten en hjerte-lunge-maskin festes forbikjøringen først til den berørte koronararterien. Hovedarterien i kroppen lukkes deretter delvis med en klemme. På denne måten kan bypass kobles til hovedpulsåren uten at blod siver ut av hullet med hvert hjerteslag. Etter at fartøyet er blitt sydd på, fjernes klemmen igjen. Avhengig av kirurgisk teknikk tar bypass-kirurgi tre til åtte timer. Det utføres alltid under generell anestesi.
Du kan også være interessert i dette emnet: Hjerteomgang
Langvarig terapi
En tilhørende langvarig antikoagulanteterapi bør gjøres som motvirker klumping av blodplater. Egnede medisiner er Acetylsalisylsyre (f.eks. Aspirin ®) som for eksempel Clopidogrel (f.eks. Plavix ®), som tilhører gruppen av blodplate-aggregeringsinhibitorer, dvs. klumpingen, som skal forhindre blodplatene fra å klumpe seg sammen. Dødeligheten av pasienter det første året etter hjerteinfarktet reduseres med 15% under disse terapeutiske tiltakene, risikoen for et nytt hjerteinfarkt med 30%.
Hvis det er blodpropp (trombi) i venstre ventrikkel som er bekreftet ved ekkokardiografi (hjerteekko / hjerteultralyd), indikeres medikamentell terapi, som motvirker de koagulasjonsfremmende stoffene i blodplasma. Server for dette coumarins (Gruppe av antikoagulantia (antikoagulantia), Marcumar®), som brukes i minst tre måneder. Risikoen for at trombiene løsner fra ventrikkelen og flyter inn i hjernearteriene med påfølgende hjerneslag reduseres ved å ta kumarin.
Varighet av terapi
Det er mange forskjellige måter å behandle et hjerteinfarkt på. Avhengig av infarktets type, størrelse og komplikasjoner, kombineres forskjellige behandlingsformer. Den akutte terapien, som vanligvis foregår i ambulansen, består av oksygen, vasodilaterende medisiner og smertestillende. Da bør årsaken til hjerteinfarktet fjernes så raskt som mulig på et sykehus. Dette er vanligvis i en blokkert kransarterie. Den tidligere forstyrrede blodstrømmen sikres igjen gjennom en bypass-operasjon eller innsetting av en stent (et netting som holder fartøyet åpent). Disse operasjonene er nå rutinemessige behandlinger og varer vanligvis bare 30 minutter (stentdrift) til 8 timer (bypass-drift). Avhengig av de langsiktige komplikasjonene som oppstår, kan dette følges av medikamentelle behandlinger som varer liv i år. For hjertearytmier, bør blodfortynnende midler og medikamenter som opprettholder riktig rytme vanligvis tas for livet. Alternativt kan en pacemaker brukes. Dette gir hjertet en fast hjerterytme gjennom elektriske impulser. Hvis hjertesvikt oppstår, må dette også behandles med medisiner for livet.
Terapi av et stille hjerteinfarkt
Det stille hjerteinfarktet behandles som ethvert normalt hjerteinfarkt. Bare administrering av smertestillende kan vanligvis reddes, siden et stille hjerteinfarkt er preget av fraværet av den ellers typiske smerten. Mens hjerteinfarktet finner sted og umiddelbart etterpå, består behandlingen først av å administrere oksygen og heve overkroppen. På grunn av den hevede overkroppen strømmer ikke for mye blod tilbake til hjertet, slik at dette blir noe lettet. Nitrater, eller vasodilatatorer, blir gitt enten i venen eller som en spray på tungen. Blodfortynnere bør også gis. Som med et "normalt" hjerteinfarkt, bør innsnevringen i blodkaret fjernes på neste sykehus. Dette gjøres vanligvis med en stent. Alternativt kan bypass-kirurgi vurderes. Siden stille hjerteinfarkt ofte er basert på en ikke-hjertesykdom (dvs. ikke stammer fra hjertet) sykdom som diabetes mellitus (diabetes), bør dette først og fremst behandles. Dette kan forhindre ytterligere langvarig skade eller et nytt hjerteinfarkt. Også komplikasjoner som hjertearytmier og a Hjertefeil (Hjertesvikt) bør behandles med medisiner og overvåkes nøye de følgende årene.
Du kan også være interessert i følgende emne: Stille hjerteinfarkt
Hvordan kan du forhindre et nytt hjerteinfarkt?
For å forhindre et nytt hjerteinfarkt, bør man fremfor alt behandle den eksisterende underliggende sykdommen. Dette er ofte hjertesykdommer, men høyt blodtrykk kan det også være diabetes ("Diabetes") eller en ubalanse i blod lipidnivåer. Alle disse sykdommene kan justeres med medisiner. Det anbefales også å ta del i et rehabiliteringsprogram etter et hjerteinfarkt. Her finner du opplæringskurs om alle aspekter ved hjerte- og karsykdommer. I tillegg lærer du å sakte og forsiktig avlaste kroppen din etter et hjerteinfarkt. Fysisk aktivitet og trening forhindrer spesielt et nytt hjerteinfarkt på lang sikt. Et balansert kosthold er også nyttig.
Les også emnet vårt: Hvordan kan du forhindre et hjerteinfarkt?
Retningslinjer
Medisinske retningslinjer er systematisk utviklet Beslutningsstøtte om passende medisinsk prosedyre for spesielle helseproblemer og gi en Veiledning når det gjelder Behandling av sykdommer Gjeldende retningslinjer er gitt av German Society for kardiologi-, Heart and Circulatory Research e.V. publisert og skille en i terapi Hjerteinfarkt mellom infarkt med visse egenskaper på elektrokardiogrammet (med en ST-segmentheving, STEMI) og uten (uten ST-heving, NSTEMI). Hjerteanfallet med endringer i EKG (STEMI) er den mer alvorlige hendelsen, da den vanligvis er forårsaket av en fullstendig stenging av en Kranspulsåren er forårsaket.
Retningslinjene sier at det første terapeutiske målet i denne typen hjerteinfarkt er det mest mulig tidlig gjenåpning av det lukkede fartøyet, enten mekanisk ved bruk av a kateter eller medisinske (fibrinolyse). Valgmetoden for en akutt STEMI er denne Restaurering av blodsirkulasjonen av hjertemuskelen betyr Hjertekateter (PCI, perkutan koronar intervensjon). Bruken av såkalt Legemiddel-eluerende stenter (Medikamenteluerende stenter) anbefales med mindre pasienten har økt risiko for blødning fra andre medisinske forhold. I dette tilfellet bør rene metallstenter fortsatt foretrekkes. I henhold til retningslinjen, jo tidligere denne behandlingen er, jo større er sjansene for at det vil hjerte de Hjerteinfarkt overlever med liten skade. Retningslinjen for hjerteinfarkt skiller også mellom de forskjellige Typer kateterterapi. Kateteret tilgang via Armarterie bør foretrekkes, men bare hvis den behandlende legen har tilstrekkelig erfaring med denne tilnærmingen. Satsen på Komplikasjoner og Blør er ved inngangen på Arm minsket sammenlignet med katetertilgangen via Benpulsåren.
En måte å Hjerteanfallsterapi Om spesielle katetre er også nevnt i retningslinjene. De tromber (Blodplugg som lukker karet, som fører til hjerteinfarkt) kan suges av umiddelbart via spesielle katetre. Etter en vellykket vekkelse etter en Hjertestans er anbefalingen fra retningslinjen For å kjøle berørte personer (terapeutisk hypotermi). Nylig inkludert i retningslinjene medisinering er to Legemidler mot blodplater (Prasugrel og Ticagrelor), disse hemmer klumpingen av blodplatene og kalles ofte "blodfortynner"De to nye medisinene er ment å gi den eldre Medikamentklopidogrel bli foretrukket i fremtiden.
Også en anbefaling angående Livsstilsendring finner du i retningslinjene. Spesielt det Røyk bør gis umiddelbart av personer som har økt risiko for hjerteinfarkt.











.jpg)