Terapi ankyloserende spondylitt
Merk
Dette emnet er fortsettelsen av emnet vårt:
- ankyloserende spondylitt
Synonymer i en større forstand
Bekhterevs sykdom (AS), ankyloserende spondylitt, spondylartropati
Revmatisme, revmatoid artritt, psoriasisartritt, metotreksat
Norsk: Bekhterevs sykdom
Initiering av terapi
Terapien er basert på den inflammatoriske aktiviteten og stadiet av Bechterews sykdom. Videre må legen selvfølgelig ta hensyn til pasientens individuelle respons og komorbiditeter.
Som et mål på sykdomsaktiviteten, BASDAI (B.ath EN.nkylosing S.pondylitis D.isease EN.ctivity JEG.ndex). Det er et pasientspørreskjema som ble utviklet i 1994 av en gruppe fra Bath, England. Spørsmålet er f.eks. i henhold til varigheten og alvorlighetsgraden av Stivhet om morgenen, Smerter og tretthet.
Terapimål er å senke den inflammatoriske prosessen, motvirke den avstivende tendensen til Ryggrad, Smertelindring og, hvis mulig, bevaring av funksjon og styrke i leddene.
fysioterapi
Gjennom fysioterapi (fysioterapi) forbedres eller opprettholdes leddets mobilitet, forkortede muskelgrupper blir strukket og svekkede muskler styrkes. Videre blir koordinering trent, unnvikende bevegelser læres og smerter reduseres.
Anbefalte idretter er:
- svømme
- Å sykle
- Langrenn
- Skogskjørt og
- Volleyball.
Sterke vibrasjoner, ensidig belastning, idretter med høy risiko for skade og idretter med økt kyfose (pukkelformasjon) bør unngås Ryggrad (riktig styrinnstilling når du sykler!).
Generell informasjon om fysioterapi finner du under emnet vårt:
- fysioterapi
- spesifikk informasjon er tilgjengelig fra Medon.de - Fysioterapi for Bechterews sykdom
Fysioterapi
Fysioterapi-tiltak er f.eks. Varme / kulde applikasjoner, medisinske bad, massasje, Elektro, Ultralyd, etc. De brukes først og fremst til smertelindring og Muskelavslapning.
Medisinsk terapi
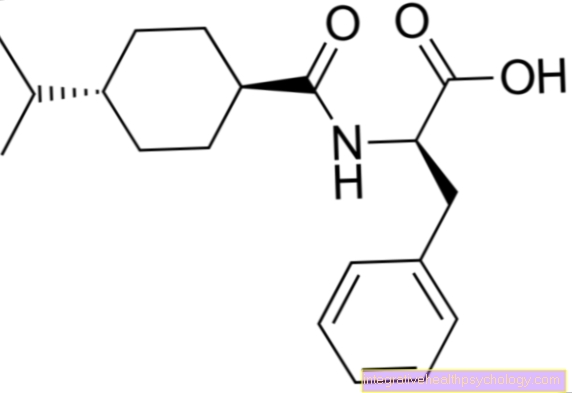
Grunnlaget for legemiddelterapien til Mb. Bechterew er ikke-steroide antiinflammatoriske medisiner (NSAIDs) og COX 2-hemmere (som Arcoxia® 90 mg). De fører til smertelindring hos 60-80% av pasientene og har sannsynligvis også en positiv effekt på avstivning.
Langvarig sykdomsmodifiserende antirheumatiske medisiner (DMARDs), som er essensielle for pasienter med revmatoid artritt, har nesten ingen effekt på de inflammatoriske endringene i ryggraden ved ankyloserende spondylitt. Det best studerte medikamentet fra denne gruppen for Bechterews sykdom er sulfasalazin (f.eks. Pleon®). Det har blitt funnet at pasienter med lav sykdomsaktivitet og overveiende involvering av ryggraden vanligvis ikke har fordel av behandling med sulfasalazin, mens pasienter med overveiende perifer leddbetennelse og pasienter i et meget aktivt tidlig stadium av spinal involvering kan ha nytte av behandlingen.
Noen ganger behandles også ankyloserende spondylittpasienter med metotreksat. Effekten av metotreksat er vurdert å være meget selvmotsigende. Effekten av metothrexat ser ut til å være vesentlig begrenset til de perifere leddene, dvs. kneledd, hofteledd, skulderledd, etc.
For mer informasjon om methothrexate, se emnet vårt: Methotrexate
I motsetning til revmatoid artritt, systemisk S.teroider (kortison) knapt med ankyloserende spondylitt. I tilfelle av akutt involvering av ett eller noen få ledd, kan legen imidlertid utføre intraartikulære injeksjoner (injeksjon i leddet) av lokalbedøvelse (= lokalbedøvelse) og steroider (kortison).
Dette fører ofte til hurtig smertelindring og vedlikehold av leddens funksjon. Hvis det ikke er tilstrekkelig forbedring etter steroidinjeksjon, kan en radiosynoviortese (RSO = utslettelse av den betente leddslimhinne med radionuklider, for eksempel yttrium 90, rhenium 186 eller erbium 169) eller kjemosynoviortese (CSO = utslettelse av betent leddslimhinne med såkalte skleroserende medisiner) eller osmrinsyremedisiner. bli. Senktillegg kan infiltreres lokalt med lokalbedøvelse og om nødvendig et vannløselig steroid (kortison).
Du kan finne mer informasjon om kjemosynoviortese under emnet vårt: Kjemosynoviortese.
De siste årene har det vist seg at terapi med TNF-alfa-hemmere (f.eks. Humira®, Remicade®, Enbrel®) viser god effektivitet ved aktiv ankyloserende spondylitt. I henhold til anbefalingene fra ASAS (Assessments in Ankylosing Spondylitis) -gruppen, bør en internasjonal gruppe forskere, for det meste revmatologer, starte behandling med TNF-alfa-hemmere hvis diagnosen ankyloserende spondylitt (bekreftet av en revmatolog) er sikker, En BASDAI> 4 var tilstede i minst 4 uker, og hvis minst to forskjellige ikke-steroide antiinflammatoriske medisiner i tre måneder, viser ikke et intraartikulært injisert steroid eller sulfasalazin den ønskede effekten hos pasienter med overveiende perifer leddbetennelse.
Kontraindikasjoner for bruk av TNF-alfa-hemmere som Tuberkulose eller andre alvorlige infeksjoner og moderat til alvorlig hjertesvikt må utelukkes av legen på forhånd.
Du kan finne mer informasjon om emnet hjertesvikt under emnet vårt: Hjertesvikt
Nyere studier eksisterer om effektiviteten av talidomid og pamidronat i medikamentell behandling av ankyloserende spondylitt. For en velbegrunnet vurdering må imidlertid først studieresultater avventer.
Operativ terapi
I operative terapitiltak må det skilles mellom forebyggende, rekonstruktive og palliative inngrep. Målet med alle kirurgiske behandlingstiltak er å redusere smerter, opprettholde eller gjenopprette leddfunksjoner og opprettholde en horisontal siktlinje.
Valg av prosedyre avhenger av graden av ledd ødeleggelse eller grad av avstivning. De fleste inngrep i ortopedisk revmatologi kan utføres på en planlagt måte. I prinsippet er imidlertid ikke alle mulige intervensjoner lønnsomme for pasienten. Den kirurgiske metoden, oppfølgingsbehandlingen, sjansene for suksess og alternativer for retreating bør absolutt diskuteres med kirurgen på forhånd.
I området med perifere ledd med stort sett intakte bruskforhold, er det indikasjon for kirurgisk terapi hvis hevelser vedvarer i mer enn 6 uker til tross for optimalisert medisinbehandling tilpasset dagens tilstand. Den betente synoviale membranen fjernes deretter artroskopisk eller åpent, så radikalt som mulig, avhengig av leddet. synovectomy).
Etter en artroskopisk synovektomi er det nyttig å forhindre re-betennelse i leddet, 6-8 uker etter operasjonen RSO (Radiosynoviorthesis) eller CSO (kjemosynoviortese) å koble.
Hos yngre pasienter er det begrenset bruskskade, men alvorlige aksiale avvik Felleskorrigerende intervensjoner (Justerings-osteotomier) brukes. Målet er å oppnå en jevn belastning på ledddelene igjen, eller i tilfelle av begrenset bruskskade, fjerne den fra hovedlastsonen. For dette formålet blir benet skåret og stabilisert i korrigert stilling med skruer / plater / ledninger. Disse inngrepene er vanligvis kombinert med en synovektomi.
Avanserte stadier med tilsvarende ledd ødeleggelse krever vanligvis ledreseksjon, ledderstatning eller leddstivende intervensjoner.
Ved a led reseksjon kirurgi De ødelagte ledddelene fjernes, leddoverflaten formes på nytt og erstattes med et mellomlegg laget av kroppens eget vev (f.eks. Kapselvev, fettvev, muskel fascia). Slike prosedyrer er imidlertid ikke mulig på de store leddene som bærer kroppsvekten (knær, hofter), da de ikke vil motstå belastningen. Slike inngrep blir vanligvis utført på forfoten eller Albue.
Ledderstatningskirurgi er nå mulig på nesten alle ledd. De ødelagte ledddelene fjernes og erstattes av et kunstig ledd (endoprotese, Hofteprotese, Kneprotese) erstattet. Avhengig av alder, generell tilstand og bevegelighet hos pasienten og kvaliteten på benet, kan sementfrie eller sementerte endoprosteser brukes.
I tilfelle leddinstabilitet kan det være nødvendig å bruke et koblet system eller det ligamentøse apparatet stabiliseres. Med ledderstatningskirurgi oppnås en veldig god smertereduksjon, og etter passende fysioterapistreningsbehandling oppnås god mobilitet og rask spenst. Ulempen er den begrensede holdbarheten til endoprotesene.
Fellestivende inngrep skape en stabil og vanskelig situasjon. De ødelagte skjøteflatene fjernes, leddpartiene plasseres oppå hverandre i en funksjonell gunstig stilling og festes med plater / skruer / spikre eller ledninger til ossifikasjon / avstivning har skjedd. De utføres vanligvis når en leddserstatning ikke er mulig eller ikke lenger er mulig, ofte først og fremst på tærne, fingrene, hånden og ankelleddene og på ryggraden.
Innen Ryggrad det er en akutt indikasjon for kirurgisk terapi i tilfelle av nevrologiske lidelser (sensorimotorisk mangel i armer og ben, tetra- eller paraspastisitet, ustabil gang, økte muskelreflekser). Operasjoner i tilfelle av benete ustabiliteter er relativt presserende hvis dekompensasjonen av statikken påvirker pasientens synsfelt og setter ham i fare i hverdagen. Ytterligere indikasjoner for en rette spondylodesis (avstivende operasjon på ryggraden med aksekorreksjon) er sterke smerter, eller hvis en horisontal siktlinje bare kan oppnås ved å bøye Kneledd skal nås.
Med alle kirurgiske tiltak er det generelle og spesielle risikoer som kirurgen informerer pasienten om før de planlagte inngrepene. Noen, som risikoen for a Sårinfeksjon eller Sårhelende lidelse, økes hos pasienter med ankyloserende spondylitt fra selve sykdommen eller fra medikamentell behandling. Derfor, før en planlagt kirurgisk inngrep, bør du definitivt snakke med legen om en nødvendig dosereduksjon eller seponering av medisinen.
rehabilitering
For suksessen med ovenstående revmatisk ortopedisk kirurgi er en intensiv oppfølgingsbehandling viktig.
Oppfølgingsbehandlingsregime bestemmes vanligvis av kirurgen. Dette inkluderer på den ene siden regelmessige sårkontroller og forandringer i bandasjen, og på den annen side, avhengig av prosedyre, spesiell oppfølgingsbehandling i form av fysioterapi, eventuelt med bruk av hjelpemidler (f.eks. Bevegelsessplinter, ortoser eller krykker).
Etter stivende inngrep i ledd er vanligvis en seks ukers gipsimmobilisering nødvendig etter avstivningsoperasjoner i området Ryggrad ofte må et korsett bæres i lange perioder (8-12 uker).
Kurs og prognose
Utbruddet og forløpet av ankyloserende spondylitt er snikende, med størst tap av funksjon og skade sannsynligvis oppstått i de første ti årene av sykdommen. De viktigste klagene til pasienter med hensyn til livskvalitet er stivhet, smerte, tretthet og dårlig søvn.
Faktorer som gjør sykdomsforløpet mer sannsynlig er:
- involvering av hofteleddet og kneleddet
- økt sedimentasjonshastighet (> 30 mm i løpet av den første timen)
- lav effektivitet av ikke-steroide antiinflammatoriske medisiner (NSAIDs)
- en begrensning av mobiliteten i korsryggen
- en betennelse i lillfingre- og tåleddene
- Oligoartritt (betennelse i mange ledd samtidig)
- et utbrudd av sykdommen før fylte 16 år.
Bekhterevs sykdom plager pasienter i relativt ung alder, noe som betyr at sykdomsbyrden, som ofte er betydelig, varer lenge. De terapeutiske alternativene for ankyloserende spondylitt har så langt vært ganske begrenset, men det forventes en betydelig forbedring fra de relativt nye TNF-alfa-hemmerne.



.jpg)