Diabetisk retinopati
Diabetisk retinopati er en endring i netthinnen som oppstår gjennom årene hos diabetikere. Netthinnens kar forkalkes, det kan dannes nye kar som vokser til øyekonstruksjoner og dermed alvorlig utsetter synet. Blødning forekommer også ved diabetisk retinopati.
Avhengig av scenen utvikler forekomster, nye blodkar eller til og med retinal løsrivelse og blødning. Diabetes blir sett på som årsaken. Denne sykdommen er ofte ansvarlig for blindhet.

Hvor vanlig er diabetisk retinopati?
Diabetisk retinopati er ofte ansvarlig for blindhet.
Det er faktisk den vanligste årsaken hos mennesker mellom 20 og 65 år.
Utviklingen er slik at diabetisk retinopati forekommer oftere og oftere. Dette skyldes ganske enkelt at den underliggende sykdommen diabetes også blir mer vanlig.
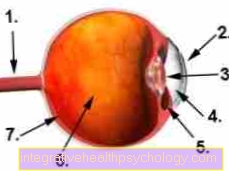
Figur øyeeplet
- Synsnerven (Synsnerven)
- Hornhinnen
- linse
- fremre kammer
- Ciliarymuskel
- Glass
- Retina (retina)
Hvilke typer diabetisk retinopati er det?
Former for diabetisk retinopati:
- ikke-proliferativ retinopati
(spredning: Reproduksjon / ny formasjon, netthinne: netthinne)
Ikke-proliferativ retinopati kjennetegnes ved at den hovedsakelig er begrenset til netthinnen. Der kommer det til de minste aneurismer, bomullsull, blødning og øye i netthinnen i netthinnen, noe som vanligvis kan oppdages av legen ved en spaltelampeundersøkelse. I den ikke-proliferative formen kan det skilles mellom et mildt, moderat og et alvorlig stadium. Klassifiseringen avhenger av forekomsten av forskjellige symptomer og lesjoner. Scenen kan defineres ved å bruke den såkalte "4-2-1" -regelen. Les nedenfor hva som menes med dette. - proliferativ retinopati
(spredning: Reproduksjon / ny formasjon, netthinne: netthinne)
Den ikke-proliferative formen for sykdommen utvikler seg og proliferativ retinopati utvikler seg. Her dannes det nye fartøyer i området for utgangspunktet for synsnerven fra øyet og langs de store vaskulære buer. Hvis disse karene vokser til glasslegemet, fører de til vekst av bindevev. Dette trekker netthinnen fra basen.En netthinneavløsning oppstår på grunn av spenning, noe som kan føre til blindhet. Netthinnen trekkes bort fra sin nærende underflate, koroid. Blødning kan også forekomme ved inntreden i glasslegemet og synet er akutt. Visjonen blir generelt kompromittert på dette stadiet sammenlignet med det ikke-proliferative stadiet. - diabetisk makulopati
(makula: Punkt med skarpeste syn = gul flekk)
Videre kan ikke bare periferien av netthinnen påvirkes, men også makulaen i det videre løpet. I denne formen for diabetisk retinopati er det en fortykket netthinne på det punktet med skarpeste syn (macula), lipidavleiringer og fremfor alt vannretensjon i området med macula.
Les mer om emnet nedenfor: Makulært ødem
Hva er 4-2-1-regelen?
"4-2-1" -regelen spiller en viktig rolle i å bestemme stadiet av ikke-proliferativ retinopati. Denne formen for retinopati er delt inn i mild, moderat og alvorlig. Den alvorlige formen er definert av forekomsten av minst en av de følgende tre lesjoner:
1. Minst 20 mikroaneurysmer per kvadrant i alle fire kvadranter.
2. Perle-lignende årer i minst 2 kvadranter.
3. Intraretinal mikrovaskulær abnormalitet (IRMA) i minst 1 kvadrant.
Dermed beskriver “4-2-1” -regelen antall kvadranter som må påvirkes av lesjonen for at ikke-proliferativ retinopati skal klassifiseres til den alvorlige formen.
Hvordan gjenkjenne diabetisk retinopati
Hva er symptomene på diabetisk retinopati?
Jo lenger diabetisk retinopati har kommet, jo mer forverres synet.
Visjonen avhenger også av type sykdom (proliverativ / ikke-proliferativ). Hvis det er en ansamling av væske i makulaen (Makulært ødem) før blir synet forverret. I alle fall prosesser som foregår i makulaen (gul flekk) spille
Lipidavleiringer (fettforekomster) forstyrrer også synet. Pasienter opplever uklart eller forvrengt syn, eller blinde flekker.
Hvordan diagnostiseres diabetisk retinopati?
Ved å speile øyets fundus, gjenkjenner øyelege endringene i netthinnen. For å ha bedre syn på øyet, tilføres dråper som utvider eleven. Dette er en god måte å se inn i øyet.
En annen metode for å stille en diagnose er den såkalte FAG (Fluorescens angiografi). Pasienten får et fargestoff gjennom venen (ingen kontrastmiddel), som raskt distribueres i blodårene i kroppen, inkludert i øyet.
Bilder av fartøyene er tatt i forskjellige stadier slik at man kan se om et fartøy er utvidet eller lekker og fargestoff lekker ut. Eleven må også utvides for denne undersøkelsen.
Behandling av diabetisk retinopati
Hvordan behandles diabetisk retinopati?
Grunnlaget for terapien er vellykket behandling av den underliggende sykdommen diabetes mellitus. Blodtrykket må også justeres godt.
EN medisinering diabetisk retinopati eksisterer ikke. Imidlertid er det medisiner tilgjengelig for å stoppe blodårene fra å vokse.
Bruker lasere fartøy kan lukkes for å forhindre overdreven vekst. Denne behandlingen kan brukes på et omfattende område av netthinnen. Som regel påvirkes ikke synet for mye, da nok områder forblir intakte. Imidlertid kan synsfeltbegrensninger oppstå som bivirkninger. Fargesyn og tilpasning til mørket påvirkes også.
En annen terapi er Glasaktig fjerning Det brukes hovedsakelig til netthinneavskillelser. Karene som har vokst til glasslegemet tiltrekker bindevev og dette skaper et trekk på netthinnen. Det kan komme til løsrivelse.
For å feste netthinnen må ikke bare glasslegemet fjernes, men i stedet må en gass eller olje fylles i øyet. Bare en slik fylling sikrer at netthinnen presses på og kan vokse sammen igjen.
Laserterapi
Laserbehandling er spesielt egnet for den proliferative og alvorlige formen for ikke-proliferativ retinopati. Laserapplikasjonen ødelegger underforsynte områder av netthinnen ved hjelp av koagulering, og dette reduserer også vekststimuleringen for dannelse av nye kar.
Ved store lesjoner utføres behandlingen på hele netthinnen og utføres derfor i flere økter. Risikoen for laserbehandling er nedsatt nattsyn og redusert synsfelt.
Forebygging av diabetisk retinopati
Hvordan kan du forhindre diabetisk retinopati?
For å oppdage diabetisk retinopati på et tidlig stadium, bør regelmessige kontroller av en øyelege være en prioritet når det gjelder kjent diabetes. Gå som øyeblikk til øyelege ved endringer eller synsproblemer. Det meste av tiden har endringene i netthinnen allerede kommet. Diabetes pasienter (diabetes mellitus) bør derfor oppsøke lege før synsproblemene oppstår. Bare forplikt deg til ett besøk hos øyelege per år, og hvis ikke mulig, hopp ikke over noe.
Forebygging avhenger av hvilken type diabetes som er til stede. Diabetikere av type 1 må sjekkes årlig fra 5 år etter sykdomsdebut, og til og med hvert kvartal etter 10 års diabetes. Diabetikere av type 2 (stort sett eldre mennesker) må også undersøkes regelmessig - men med kortere intervaller.
En slags profylakse er injeksjon av antistoffer mot vekstfaktorer.Disse er ment å stoppe veksten av kar og blir påført direkte i øyet.
- Risikoen for retinopati kan reduseres betydelig ved å stille blodsukkeret og blodtrykket optimalt. Det anbefales en permanent reduksjon i HbA1c under 7% og blodtrykk til 140/80 mmHg.
- I tillegg bør overvekt, forhøyede blodfettnivåer og røyking reduseres.
Hva forårsaker diabetisk retinopati?
Som navnet antyder, ligger årsaken til diabetisk retinopati i nærvær av den underliggende sykdommen diabetes. Dette skader de allerede små fartøyene i øyet.
Dette fører til tidlig sklerose (en slags forkalkning) av karene, noe som kan føre til vaskulære okklusjoner. Hvis et kar er lukket, kan netthinnen ikke lenger tilføres blod og kan derfor ikke lenger næres. Øyet prøver å kompensere for dette faktum ved å stimulere økt vaskulær vekst.
De som er rammet av diabetisk retinopati har tåkesyn og tåkesyn. Avhengig av hvilke områder av netthinnen som påvirkes, varierer symptomene i alvorlighetsgrad. Er makulaen (gul flekk = poenget med skarpeste syn), er det fare for blindhet. Diagnosen stilles av øyelege ved bruk av en ikke-invasiv fundus. For å kunne si mer presist om sykdomsstadiet, er det vanligvis nødvendig med en fargestoffundersøkelse av netthinnen. Terapi er vanskelig. Nyvoksede kar kan utslettes med en laser, men bare hvis de ikke er i makulaen (gul flekk) hvile. Hvis netthinnen er løsnet (se også emnet for retinal løsrivelse), må det festes på nytt ved hjelp av en operasjon (laseren er ubrukelig her !!!).
Det er ingen medikamentell terapi for diabetisk retinopati.
Hva er typiske risikofaktorer?
Typiske risikofaktorer for diabetisk retinopati er, som navnet antyder, faktorer som er spesielt vanlige hos diabetikere.
- Dette inkluderer spesielt dårlig kontrollert blodsukker som har vært forhøyet i lang tid. Sukkeret blir avsatt i store molekyler i karets vegger. Spesielt er det skader på de små karene, en såkalt mikroangiopati, som hovedsakelig påvirker netthinnen.
- Ytterligere risikoer for utvikling av diabetisk retinopati er økt blodtrykk (hypertensjon), røyking, økt blod lipidnivå og hormonelle forandringer under graviditet.
Forløp av diabetisk retinopati
Hva er forløpet og prognosen for diabetisk retinopati?
Diabetisk retinopati forblir uten symptomer i lang tid og blir derfor anerkjent av pasienten veldig sent. I de fleste tilfeller oppdages sykdommen forresten ved oftalmologiske undersøkelser som en del av diabetisk kontroll.
- Opprinnelige symptomer på begge former for retinopati kan vises Synsforringelse, uklart syn eller glassblødning være.
- Retinopati er en kronisk og uhelbredelig sykdom som, hvis den behandles dårlig eller for sent, uunngåelig fører til blindhet, noe som medfører enorme restriksjoner i hverdagen. De døde nervecellene i netthinnen blir ødelagt og kan ikke regenereres.
- I tillegg kan flere komplikasjoner oppstå med økende retinopati, for eksempel økt intraokulært trykk og retinal løsrivelse.
Les også: Grønn stjerne
Effektiv og tidlig behandling kan redusere progresjonen av sykdommen og mulige komplikasjoner. Den viktigste behandlingsmetoden er imidlertid tidlig forebygging og reduksjon av mulige risikofaktorer.

















.jpg)